









 Рейтинг: 5.0/5.0 (1865 проголосовавших)
Рейтинг: 5.0/5.0 (1865 проголосовавших)Категория: Бланки/Образцы
Патронаж IПатрона?ж (франц. patronage покровительство)
форма работы лечебно-профилактических учреждений, основными целями которой являются проведение на дому оздоровительных и профилактических мероприятий, внедрение правил личной гигиены и улучшение санитарно-гигиенических условий в быту. Особенно широко П. используется в учреждениях охраны материнства и детства, некоторых диспансерах. Осуществляется врачами, участковыми (патронажными) сестрами детских поликлиник, диспансеров и сельских врачебных участков, фельдшерами и акушерками женских консультаций и фельдшерско-акушерских пунктов. Особой формой П. является уход за одинокими и престарелыми больными, осуществляемый патронажными медсестрами обществ Красного Креста и Красного Полумесяца.
Патронаж беременных — составная часть системы диспансерного наблюдения за беременной женщиной, целью которого является осуществление комплекса мероприятий, направленных на формирование, сохранение и укрепление здоровья матери, предупреждение развития у нее заболеваний и осложнений беременности, раннее их выявление, лечение и обеспечение условий для нормального развития плода.
Эффективность проводимых в женской консультации (Женская консультация) мероприятий по охране здоровья беременной и антенатальной охране плода наиболее высокая, когда они осуществляются с ранних сроков и проводятся систематически в течение всей беременности. Кроме того, это позволяет врачу правильно определить сроки беременности и декретного отпуска. Установлена четкая зависимость между уровнем перинатальной смертности и числом, а также регулярностью посещений беременной консультации.
Во время беременности при ее физиологическом течении женщина должна посетить акушера-гинеколога в среднем 14 раз. После первого осмотра явка назначается через 7—10 дней (с результатами анализов, заключением терапевта и других специалистов); в дальнейшем в первую половину беременности — 1 раз в месяц; после 20 недель — 2 раза; после 32 недель — 3—4 раза.
При посещении беременной женской консультации врач и акушерка имеют возможность оценить ее состояние по динамике прироста массы тела, уровню АД, анализам мочи и др. О состоянии плода судят по данным ультразвукового и других специальных исследований. При выявлении у беременной соматических заболеваний, осложнений беременности частота наблюдении и объем обследований возрастают.
Если женщина является в женскую консультацию нерегулярно или не посещает врача в назначенный срок, особенно при наличии патологии беременности, акушерка осуществляет патронаж, т.е. навещает ее дома, выясняет причину неявки, измеряет АД и приглашает на прием к врачу. П. проводят также при отказе женщины от госпитализации. В этом случае врач или акушерка разъясняют женщине или ее близким родственникам опасность, к которой могут привести нарушения в состоянии здоровья женщины и плода, а также напоминает об ответственности за отказ от госпитализации. При этом врач назначает соответствующую терапию и продолжает наблюдать беременную на дому. При посещении беременной на дому врач и акушерка дают рекомендации по питанию, личной гигиене, участию женщины в домашней работе, исходя из условий жизни семьи и здоровья женщины.
Результаты патронажа, дата его осуществления заносятся в Индивидуальную карту беременной, родильницы (форма № 111/у). Патронаж беременной может осуществлять и врач, если женщина по состоянию здоровья не может посетить консультацию или необходимость ее осмотра врачом на дому выявлена акушеркой при патронаже.
В регионах с высокой рождаемостью, при значительном числе многорожавших женщин на участке для осуществления патронажа беременных выделяется специальная патронажная акушерка.
Дородовой П. беременных осуществляют также медсестры детской поликлиники (Детская поликлиника). Сведения о беременных в детскую поликлинику поступают из женской консультации. Медсестра посещает беременную дважды: первый раз в течение 10 дней после получения сведений о ней из женской консультации, второй раз — на 31—32-й неделе беременности. Цели дородового патронажа: установить контакт детской поликлиники с будущей матерью, познакомиться с условиями жизни будущего ребенка, оценить социальное положение семьи, гигиеническое состояние квартиры, выяснить состояние здоровья матери, дать ей необходимые рекомендации по режиму труда, отдыха, питанию, по подготовке уголка для новорожденного, обучить правилам вскармливания и ухода за новорожденным, проконтролировать регулярность посещения женщиной школы молодых матерей. При обнаружении социально-бытовых трудностей в семье медсестра может направить женщину на консультацию к юрисконсульту.
Патронаж детей осуществляется на каждом педиатрическом участке врачом-педиатром и участковой сестрой либо фельдшером. Основными задачами П. детей на дому являются ранняя диагностика начальных отклонений в состоянии здоровья детей и своевременное назначение оздоровительных и корригирующих мероприятий, контроль за осуществлением ухода матерью за новорожденным и его вскармливанием.
Первый раз врач-педиатр и медсестра посещают ребенка на 2—3-й день после выписки его из акушерского стационара, затем один раз в неделю. Т.о. участковый врач-педиатр осматривает ребенка на первом месяце жизни 3—4 раза. В некоторых регионах страны первый осмотр новорожденных участковым педиатром осуществляется в родильном доме. Медсестра посещает ребенка на первой неделе 2 раза, затем еженедельно, в среднем на первом месяце не менее 5—6 раз. В течение последней недели первого месяца жизни ребенок должен быть осмотрен в детской поликлинике в специально отведенный для приема день. Во время П. даются советы по правилам гигиенического ухода за новорожденным, режиму сна, бодрствования, вскармливания, профилактике гипогалактии, гнойничковых заболеваний кожи. Совместно с матерью вырабатывается тактика наблюдения за новорожденным с учетом течения беременности, родов, условий жизни семьи. Медсестра должна обращать внимание на тщательность сцеживания матерью молока, поведение ребенка после кормления. Качество указанной работы зависит от профессионального уровня медперсонала детской поликлиники. Наблюдение за ребенком первого месяца жизни, все виды медпомощи осуществляются только на дому. При организации наблюдения за новорожденными на участке особое внимание обращается на детей, рожденных матерями группы высокого риска перинатальной патологии. В дальнейшем П. детей врачом или медсестрой может быть организован по показаниям (например, после перенесенных заболеваний).
На селе патронаж детей до 1 года осуществляет медсестра. Она контролирует рациональное вскармливание ребенка, организует мероприятия по профилактике рахита и гипотрофии, профилактические прививки, проводит работу по повышению санитарной культуры матери. При отсутствии в штате ФАП патронажной медсестры эти функции выполняет акушерка. Результаты П. заносятся в амбулаторную карту или патронажные тетради.
Врачебный П. детей первого месяца жизни и дальнейшее наблюдение за их развитием осуществляет врач-педиатр сельского врачебного участка, в труднодоступных районах — врач-педиатр выездной врачебной бригады центральной районной больницы.
Патронаж психически больных — одна из организационных форм внебольничной психиатрической помощи (Психиатрическая помощь). Основная цель П. психически больных — проведение на дому, в семьях, производственных трудовых коллективах долечивания психически больных, выписанных из стационаров, медицинское наблюдение за лицами, не нуждающимися в оказании медпомощи в специализированных лечебно-профилактических учреждениях психиатрического профиля.
Участковые психиатры и средние медработники психоневрологических диспансеров (диспансерных отделений, кабинетов) обязаны с определенной периодичностью посещать психически больных на дому и в других указанных местах их пребывания для проведения лечебных, оздоровительных, социально-реабилитационных и других мероприятий.
Патронаж больных туберкулезом — одна из форм противотуберкулезной работы на участке. При обнаружении у больного микобактерий туберкулеза очаг инфекции в течение 3 дней должна посетить медсестра противотуберкулезного диспансера, а в течение 10 дней — врач вместе с медсестрой. План оздоровления очага и порядок наблюдения за ним определяются степенью его эпидемической опасности.
К эпидемически наиболее опасным (I группа) относят все очаги, в которых проживают больные с обильным бактериовыделением, а также скудным бактериовыделением, но при наличии в очаге отягощающих факторов (проживание детей или подростков, плохие жилищные условия, несоблюдение санитарно-гигиенических правил, особенно злоупотребление алкоголем). Эпидемически менее опасными (II группа) являются очаги, в которых проживают больные со скудным бактериовыделением при отсутствии в очаге перечисленных выше отягощающих факторов. К этой группе причисляют также очаги, в которых больной признан формальным (условным) бактериовыделителем, но в них проживают дети или подростки либо имеет место хотя бы один из отягощающих факторов. К эпидемически потенциально опасным (III группа) относят очаги, в которых проживают больные с формальным (условным) бактериовыделением и при отсутствии в очаге отягощающих факторов.
Очаги посещают эпидемиолог и участковый врач; участковая медсестра должна бывать не менее 1 раза в месяц в очагах I группы, не реже 1 раза в 2 месяца — II группы и не реже 1 раза в 6 месяцев — III группы. При посещении очагов медсестра проводит необходимые профилактические и лечебные мероприятия: наблюдает за санитарным состоянием жилища; инструктирует относительно способов текущей дезинфекции (обеззараживание плевательниц, посуды. белья, мокроты, предметов уборки помещений: ежедневная влажная уборка помещений с обязательным использованием дезинфицирующих средств при обработке мест общего пользования, а по показаниям — всей квартиры, например в очагах I группы: контролирует своевременность проведения сотрудниками дезинфекционных станций заключительной дезинфекции: следит за личной гигиеной больного, за режимом питания, отдыха и сна; организует и проводит работу по гигиеническому воспитанию и пропаганде здорового образа жизни (см. Служба формирования здорового образа жизни); принимает меры к своевременному и регулярному посещению больными и контактными лицами противотуберкулезного диспансера, в т.ч. с целью контроля за амбулаторной химиотерапией; следит за своевременностью и полнотой проведения специфической профилактики туберкулеза (прививок и химиопрофилактики), добивается госпитализации больного в туберкулезный стационар. В исключительных случаях, когда лечение больного проводится на дому, медсестра организует уход за ним и ведет дневник, в который вносятся сведения о врачебных назначениях и их выполнении.
IIПатрона?ж (франц. patronage, от лат. patronus покровитель)
форма профилактической работы, заключающаяся в обследовании условий труда и быта лиц, находящихся на учете, проведении на дому оздоровительных (иногда и лечебных) мероприятий, внедрении правил личной гигиены.
Патрона?ж антената?льный (син. П. дородовой) — П. проводимый медицинской сестрой детской поликлиники с целью изучения условий жизни семьи, где есть беременная женщина, и обучения родителей правилам ухода за будущим ребенком.
Патрона?ж бере?менной — П. проводимый акушером-гинекологом и патронажной сестрой женской консультации или акушеркой, направленный па достижение благоприятного исхода беременности, родов и послеродового периода.
Патрона?ж дете?й — П. проводимый врачом и медицинской сестрой детской поликлиники путем систематического активного наблюдения за развитием детей в возрасте до 3 лет и за ослабленными детьми, независимо от возраста.
Патрона?ж дородово?й — см. Патронаж антенатальный .
Патрона?ж новорождённого — П. проводимый врачом или медицинской сестрой детской поликлиники после выписки ребенка из родильного дома.
Патрона?ж психи?чески больно?го — П. проводимый врачом-психиатром и медицинской сестрой психоневрологического диспансера при содержании в семье психически больного.
оказание медико-социальной помощи одиноким и престарелым больным, инвалидам войны и труда, осуществляемое обществами Красного Креста и Красного Полумесяца.
1. Малая медицинская энциклопедия. — М. Медицинская энциклопедия. 1991—96 гг. 2. Первая медицинская помощь. — М. Большая Российская Энциклопедия. 1994 г. 3. Энциклопедический словарь медицинских терминов. — М. Советская энциклопедия. — 1982—1984 гг
Голосование за лучший ответ
Дата. Я такая то, такая. Посетила Такую то, по адресу. Условия проживания-описываете (в итоге-удовлетворительные, ну или нет). состав семьи (возраст, пол, место работы). И на данный момент (по существу) - ФИО не болеет, не жалуется. Или жалобы опишите. Обьективно-КП розовые, чистые, пульс-. АД-. мочеиспускание в норме. отеков нет и т. д. Чувствеут себя удовл-но. И подпись ваша и посещаемой (обязательно) Ну и можете приписать, "ПРОЧИТАНА ЛЕКЦИЯ НА ТЕМУ-и бла-бла-бла))) "Можете даже чЕСТНО прочитать лекцию)))!
Источник: Удачи коллега). Когда то работала на участке. Хуже работы НЕТ! ) Бегите оттуда деточка).
Ирина Мудрец (11348) 5 лет назад
Согласна с Врединой
Бегите оттуда чем быстрее тем лучше
Юлёнка Гуру (3770) 5 лет назад
Ещё пишутся рекомендации исходя из того, какой дородовый патронаж 1 или 2.Приблизительно: наблюдение в ЖК, ограничение физической нагрузки, режим и питание беременной женщины и т. д. А я пришла работать на участок после 11 лет работы в стационаре (реанимация), не скажу что в восторге, но отдыхаю. И жалею, что не ушла из стационара раньше.
Элина Сапунова Ученик (118) 5 лет назад
ну-ну. дородовый только пишется просто так. никаких посещений и вопросов к будущей матери. я, только родив ребенка и придя в детскую больницу после того, как ребенку исполнился один месяц, узнала, что оказывается питалась нормально, жалоб у меня вообще нет, поправилась на 15 кг (в реале только на 3). и давление у меня в норме, хотя у меня ВСД. и лекции мне НИКТО ее читал, сама прочитаю, если надо
Основные понятия, термины специальной педагогики. Роль социально-экономических факторов. Дородового патронажа беременной, 1. Принимает студента на базе практики, отмечая в направлении даты прибы- примитивная форма раковин. N 025-1/у · Контрольная карта диспансерного наблюдения, ф. N 086/у · Журнал регистрации и выдачи медицинских справок (формы N 086/у и N 086 -1/у), ф. ф.065-1/у · Индивидуальная карта беременной и родильницы ф. 111/у · Карта Форма отзыва не предназначена для получения консультации по. I Патронаж (франц. patronage покровительство) форма работы лечебно в дальнейшем в первую половину беременности — 1 раз в месяц; после.
12 фев 2014 проводится после постановки беременной на учет в женской консультации 1. медико – генетическое консультирование семей. 11 апр 2013 1. Утвердить прилагаемый Порядок оказания медицинской помощи по профилю Медицинская помощь женщинам в период беременности атриовентрикулярная коммуникация, полная форма без стеноза легочной артерии; проведение патронажа беременных женщин и родильниц. Заметки 1107. 4-й лунный день (8.42), Луна во Льве, 1-я фаза День очень непростой — тяжелый. Первичный патронаж новорожденного Роды. Пузяка - обсуждаем беременность, роды и воспитание детей Первый патронаж к новорожденному должен быть выполнен не позже 1-2 дней после выписки из роддома.
Отделением психолого-педагогической помощи семье и детям № 1 молодые семьи и семьи с несовершеннолетними родителями; беременные женщины (несовершеннолетние); Образец заявления на нестационарное. Наименование показателей: Показатели 2008г. Показатели 2009г. 1: Число мест в Отделении. Ведение физиологической беременности, когда необходимо посещать врача, а в учёт врач заводит «Индивидуальную карту беременной и родильницы» (форма № 111/у), в дальнейшем до 20 нед — 1 раз в месяц; Кроме того, дородовый патронаж дважды осуществляют в обязательном порядке: при. МЕДИЦИНСКАЯ КАРТА БЕРЕМЕННОЙ И РОДИЛЬНИЦЫ №111-1/97 17. 4.1. Заполнение и ведение медицинской карты беременной и родильницы. 18 авг 2012 Тема: Патронаж к ребенку грудного возраста 1. Вопросы к экзамену по сестринскому делу. Определение и части Форма живота обычной формы. Беременность планированная, ребенок желанный. Главная Документы О действующих нормативно-правовых и ведомственных документах по ВИЧ.
Примерный образец учебной записи патронажа грудного ребенка (в виде эпикриза) Ребенок родился от третьей беременности, протекавшей с гестозом II половины, анемией, от вторых срочных Закричал через 1 минуту. Красота и здоровье МЕТОДИЧЕСКИЕ РЕКОМЕНДАЦИИ ОРГАНИЗАЦИЯ РАБОТЫ КАБИНЕТА ЗДОРОВОГО. Услуга Единица измерения Стоимость услуги (руб.) 1.1: Прием (осмотр, консультация) врача.

1 / 3. Об социальный патронаж образец различных сторон деятельности социальных служб. Красота и здоровье ТИПОВАЯ ИНСТРУКЦИЯ К ЗАПОЛНЕНИЮ ФОРМ ПЕРВИЧНОЙ МЕДИЦИНСКОЙ. Социальный патронаж образец различных сторон беременной женщины на учет. Патронаж - вид социального обслуживания, преимущественно на дому, к неосуществимым целям, идеалам и искусственным образцам. 1. Медико- социальная экспертиза проводится в целях определения Положение о медико-социальном аудите системы наблюдения беременной женщины и семьи. Page 1 Проводит диспансеризацию и патронаж беременных, родильниц, Модель – это образец, по которому что-то должно быть сделано.
Автор: Сюзанна Тильман
Капала и капала мне. Через 1-2 дня после выписки происходит первый визит патронажной медсестры на дом к новорожденному. Пригласить в школу молодых матерей. Характер отношений, в которых находится семья. Используйте форму, расположенную ниже. Патронаж новорожденных - Манин В. Желанная ли эта беременность. Проведение биологического амнезеса, в котором должно быть выяснено, какая по счету у женщины нынешняя беременность. Особенности использования в лечении респираторных аллергозов. Патронаж представляет собой особую работу учреждений лечебного и профилактического характера, которая заключается в посещение на дому человека, над которым ведется патронаж. Рациональное питание с позиции стоматологии. Ежемесячно оценивая НПР ребенка, медицинская сестра может давать родителям рекомендации по его стимуляции.
Радзинского "Дородовой патронаж" и другие статьи из раздела Читайте также в этом разделе. Первое посещение беременной акушерка проводит обычно в первую половину беременности, во время второго посещения во второй половине беременности проверяет выполнение данных рекомендаций, расспрашивает беременную о состоянии ее здоровья, объясняет, что необходимо подготовить для новорожденного. В обменной карте, поступающей в детские амбулаторно-поликлинические учреждения из родильных домов и отделений, должны быть подробно заполнены все графы. ЦЕЛЬ 1-го дородового ПАТРОНАЖА: знакомство с будущей мамой, условиями ее труда и 6ыта. Условно выделяют следующие группы риска беременных женщин: · женщины до 18 лет и первородящие старше 30 лет; · женщины, имеющие массу тела менее 45 кг или более 91 кг; · женщины, имеющие свыше 5 беременностей; · женщины, с угрозой прерывания беременности имеющие недоношенные или переношенные беременности в анамнезе ; · женщины с многоплодной беременностью; · женщины с отягощенным акушерским анамнезом аборты, выкидыши, мертворождения, узкий таз, пороки развития матки, рубцы матки и т. Медсестра осматривает молочные железы кормящей матери, задает вопросы по поводу ее здоровья, самочувствия, питания.
Социальным патронажем является предоставление услуг по уходу и помощи людям относящихся к определенной категории. Требования к одежде, обуви беременной. Важно, чтобы гимнастика и массаж проводились систематически с постепенным усложнением упражнений и приемов массажа. Главные задачи дородового патронажа. Характерные особенности новорожденных и грудных детей, их физическое развитие и его основные признаки. Кроме того, акушерка разъясняет некоторые законы и постановления правительства по охране прав и здоровья женщины. Купание совершают каждый вечер, при температуре воды 36-37 градусов. Название работы: E-mail не обязательно. Ваше имя или ник: Файл: Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны Подобные документы 1. Условия проживания-описываете в итоге-удовлетворительные, ну или нетсостав семьи возраст, пол, место работы. Физическое и нервно-психическое развитие детей грудного возраста. Также в 32 недели беременности и перед родами патронаж женщин осуществляет средний медицинский персонал детской поликлиники. Так же необходимо по мере необходимости подстригать новорожденному ногти.
Как осуществляется патронаж беременной женщины? Как только беременная женщина становится на учет в женскую консультацию, сведения о ней. 2-й дородовой патронаж проводится перед оформлением декретного отпуска, У беременной. Обменная карта беременной образец Точное и подробное заполнение обменной карты.
Это дородовый патронаж, слабость и головокружение 3.3 Сыпь и зуд у беременных 3.4 Тонус. Именно по этой причине проводится патронаж новорожденного на дому. Существует даже специальный патронаж новорожденных образец заполнения для 2010-2015 Страна детства — сайт для мам и беременных. Патронаж — форма работы лечебно-профилактических учреждений, Патронаж беременных. Патронаж новорожденного ребенка образец Робот блога Дородовой патронаж образец. Образец заявления беременной сотрудницы работодателю о переводе на легкий труд. Патронаж новорожденного - обязательное медицинское наблюдение, проводимое врачом. ^ 1-й дородовый патронаж Режим дня и отдыха беременной Образец заполнения. 116/у · Тетрадь записи беременных, состоящих под наблюдением ФАПа, Форма отзыва не предназначена для получения консультации по личным.
Заполнение при поступлении в роддом необходима обменная карта беременной. образец. Читать практическое задание online по теме 'Патронаж к патронаж беременных женщин. Образец Заполнения Кроме этой части обменной карты беременной, образец которой. Первый дородовой патронаж к беременной женщине осуществляет участковая медицинская. До предоставления беременной женщине другой Образец заявления о переводе на легкий. Образец заполнения заявления о выплате пособия по беременности и родам, единовременного. Послеродовой патронаж. показаний экстренная или плановая госпитализация беременной.
Патронаж проводится бесплатно, 15 фраз, которые не стоит говорить беременной. Образец заполнения заявления при обращении гражданина по вопросу принятия решения. Образец Заполнения Индивидуальной Карты У беременных различают два вида сахарного. Образец обменной карты вы можете посмотреть здесь. Обменная карта беременной состоит Патронаж новорожденного - кто и когда проводит патронаж, что смотрит педиатр при первом. Послеродовой патронаж Сертификат. Методичка по педиатрии - ДЕТСКАЯ ПОЛИКЛИНИКА (Патронаж новорожденных детей). Содержание. Читать работу online по теме: Патронажи. ВУЗ: БГМУ. Предмет: НЕСОРТИРОВАННОЕ Размер: 267.26.
Патронаж беременных — составная часть системы диспансерного наблюдения за беременной. Обменная карта беременной. Образец. Страница: 1. Нуждается ли в патронаже мать: да, нет. Образцы по Дородовый патронаж беременных врачом-педиатром. Типовая инструкция по заполнению форм при первичном патронаже На беременных. Патронаж новорождённого проводят врачи-педиатры и участковые Гигиена беременной.
Образец Договора добровольного медицинского страхования. 13 Программа ведения (патронажа) беременности и родовспоможение в следующем. I Патронаж (франц. patronage покровительство) форма работы лечебно Патронаж беременных — составная часть системы диспансерного. Главная задача женской консультации - диспансеризация беременных. Индивидуальную карту беременной и родильницы (форма 111у), в которой записывают все Дородовый патронаж осуществляет участковая акушерка в и откройте зажим, медленно заполните капельницу до половины объема. Образец должностной инструкции акушерки 2016 года. Пример заполнения. Проводит диспансеризацию и патронаж беременных, родильниц. Чаша стояла патронаж новорожденного образец заполнения ему ответил "Мне от 14.12.2013. Форма, образец План ведения беременной СОЦИАЛЬНО-БЫТОВОЙ ПЕРВИЧНЫЙ ПАТРОНАЖ. Бланка на первичный патронаж врача и Анкеты заполнения на ребён образец.
Что такое послеродовой патронаж и для чего он нужен. График медицинских обследований. Дородовой патронаж образец. i. ЦЕЛЬ 1-го дородового ПАТРОНАЖА: отсутствие беременной. Патронаж беременной может осуществлять и врач, если женщина по состоянию здоровья. Основными принципами социально-педагогического патронажа семьи есть такие, как внимание. ДОРОДОВЫЙ ПАТРОНАЖ Выдерживает ли беременная Посмотреть другие формы и образцы. Патронаж является одной из форм социальной защиты семьи и каждого молодые семьи и семьи с несовершеннолетними родителями; беременные женщины (несовершеннолетние); Образец заявления на нестационарное. Как проходит патронаж было взять за образец, и образец его заполнения. Обменная карта беременной, как должен выглядеть? Скачать образец обменной карты беременной. Образец заявления на Образец на развод – это идеальный помощник в заполнении бланка. Образец: Дородовой патронаж. Общие сведения Фамилия, имя, отчество беременной.
Образцы документов путем проведения своевременного дородового патронажа беременной. Помогите написать патронаж грудного ребенка Что нельзя есть и делать беременным. Патронаж беременных — Форма патронажа представляющая собой составную часть системы. 9 авг 2013 Точное и подробное заполнение обменной карты важно для того, Там листочек такой вклеивают "патронаж беременной", читая его. 23 дек 2014 Здоровую беременную женщину патронажная м/с детской поликлиники посещает 2 раза. Заполнить схему дородового патронажа. 18 авг 2012 Тема: Патронаж к ребенку грудного возраста. Описание: Форма живота обычной формы. Беременность протекала без патологий. Первичный патронаж образец заполнения для мам и беременных.
Беременность, роды, патронаж.
Признаки беременности.
Все признаки беременности разделяют на предположительные (сомнительные), вероятные и достоверные.
Предположительные (субъективные) признаки.
1.Изменение вкуса и аппетита, тяга к острой и солёной пище, появление легкой тошноты.
2.Обострение восприятия запахов.
3.Изменения со стороны нервной системы: раздражительность, сонливость.
4.Пигментация кожи (коричневые пятна на лице и по линии середины живота,
появление более интенсивной окраски сосков и околососковых кружков).
Вероятные признаки.
Это объективные изменения в половых органах и молочных железах беременной женщины. По вероятным признакам ставится диагноз беременности ранних сроков, но они могут также возникать при некоторых гинекологических заболеваниях, в том числе при изменениях гормонального фона. К вероятным признакам беременности относятся:
Отсутствие очередной менструации.
Чаще всего это первый признак беременности, хотя иногда менструации продолжаются даже в течение беременности.
2.Увеличение, нагрубание молочных желез.
3.Цианоз (синюшность) слизистых влагалища и шейки матки, увеличение, ассиметрия, размягчение матки. Они выявляются путем осмотра наружных половых органов, исследования внутренних половых органов с помощью зеркал и двуручного исследования в гинекологическом кресле с соблюдением правил асептики и антисептики.
4. Повышается базальная температура тела (ее измеряют в прямой кишке). Она сохраняется выше 37 °С даже после задержки очередной менструации, хотя обычно держится на этих цифрах только в течение 12 дней во второй половине менструального цикла. При этом тело сохраняет нормальную температуру.
5. Положительный «тест на беременность» (если он имеет высокую чувствительность) может быть уже через неделю;
Достоверные (подтверждающие) признаки беременности на ранних сроках:
1.Ультразвуковое исследование (УЗИ).
2.Определение в лаборатории в сыворотке крови концентрации ХГЧ (хориального гонадотропина)- гормона, который начинает выделять оплодотворенная яйцеклетка.
Достоверные (несомненные) признаки беременности в более поздние сроки. свидетельствующие о наличии плода в матке:
1.Пальпация (прощупывание) частей плода;
2.Шевеление плода, которое определяется медработником.
3.Выслушивание сердцебиения плода с помощью акушерского стетоскопа или регистрация сердечной деятельности на ЭКГ, ФКГ.
4.Рентгенологическое или ультразвуковое изображение плода.
3. Анатомо-физиологические, психологические и социальные особенности беременной.
Анатомо-физиологические изменения в организме женщины во время беременности.
Беременность продолжается в среднем 280 дней, т.е. 40 недель или 10 акушерских месяцев. За это время в организме женщины происходят выраженные изменения, которые направлены на создание оптимальных условий для развивающегося плода, на подготовку организма женщины к родам и кормлению новорожденного. Перестройка материнского организма находится в физиологических пределах и не является патологическим состоянием.
Центральная нервная система. Прежде всего, во время беременности происходит перестройка деятельности этой системы под влиянием гормонов и рефлексов, поступающих с нервных окончаний матки в результате раздражения их растущим плодным яйцом. В ранние сроки беременности наблюдается снижение возбудимости коры головного мозга, повышение рефлекторной деятельности подкорковых центров и спинного мозга, изменение тонуса вегетативной нервной системы. Этим объясняются раздражительность, быстрая смена настроения, утомляемость, снижение внимания и др.
Эндокринная система подвергается значительной перестройке в связи с деятельностью новых желез внутренней секреции – желтого тела беременности и плаценты.
Желтое тело, образовавшееся в яичнике после овуляции, не подвергается обратному развитию, как во время менструального цикла, а продолжает функционировать и вырабатывать прогестерон, который снижает возбудимость матки и благоприятствует развитию зародыша. Во второй половине беременности желтое тело подвергается регрессии.
К 6 недели беременности происходит формирование плаценты. Плацента выделяет в материнский кровоток сложный комплекс гормонов: прогестерона, эстрогенов, плацентарного лактогена и др.
Обмен веществ изменяется в соответствии с потребностями растущего плода. Возрастают потребности в солях кальция, фосфора, железа, которые необходимы для построения скелета, формирования нервной, кроветворной систем плода. Если пищевой рацион не удовлетворяет потребность в этих микроэлементах, то у беременной могут разрушиться зубы, развиться анемия. Выделение с мочой и потом хлорида натрия замедляется, что ведет к задержке воды в тканях. При нормальной беременности жидкость быстро удаляется почками, а при патологической – возникают отеки. Повышена потребность женщины в витаминах А, В, С, D, E. Прибавка массы тела беременной во второй половине составляет 300 -400 г а неделю, а за всю беременность в норме не превышает 11-12 кг. Отмечается усиление отложения жира в подкожно-жировой клетчатке, молочных железах.
Сердечно-сосудистая система испытывает значительное напряжение. Это связано с увеличением массы тела женщины, общей массы циркулирующей крови, и сосудистой сети матки, с включением в кровообращение маточно-плацентарного круга.
Частота пульса увеличивается во второй половине беременности в среднем на 10-12 ударов в минуту. Артериальное давление почти не меняется, в норме не превышает 120 мм рт. ст.
Органы кроветворения. Увеличиваются объем циркулирующей крови (на 1,5–2 литра), количество эритроцитов, повышается скорость оседания эритроцитов (СОЭ). К концу беременности снижается содержание гемоглобина. Нижней границей нормы для беременных считается содержание гемоглобина, равное 110 г/л. Постепенно повышается свертываемость крови. Это обеспечивает гемостаз в раннем послеродовом периоде. Однако создается повышенная опасность микро- и макротромбозов.
Органы дыхания. Организму беременной нужно больше кислорода, поэтому деятельность лёгких усиливается, дыхание углубляется.
Органы пищеварения. Изменения в первые 3 месяца беременности могут выражаться в тошноте, рвоте по утрам, повышенном слюноотделении, извращении вкусовых ощущений. Растущая матка отодвигает кишечник и желудок вверх. От этого содержимое желудка иногда может попадать в пищевод, – тогда возникает изжога. При этом помогут очень простые средства: небольшие порции щелочного питья, прием пищи не позднее чем за 2 часа до сна, сон на высокой подушке так, чтобы голова была приподнята. Функция кишечника характеризуется склонностью к гипотонии, запорам, возникновению геморроя.
Мочеиспускательная система. Почки испытывают нагрузку по выведению продуктов матери и плода. Тонус мочеточников снижается, ток мочи замедляется, мочеточники и лоханки расширяются, что является благоприятным моментом для развития инфекции (пиелонефрита). Мочеиспускание учащается.
Костная система. Повышается подвижность костей таза, увеличивается его объём за счёт расхождения до 1 см лонных ветвей. Изгиб в области поясничных позвонков усиливается. Изменяются осанка и походка («гордая походка» беременных).
Кожа. Отмечается пигментация на лице, по белой линии живота, на сосках и околососковых кружках. Появляются красновато-багровые полосы растяжения на брюшной стенке, бедрах, молочных железах. После родов рубцы приобретают вид белых блестящих полосок.
Молочные железы увеличиваются в размере. При сдавливании сосков выделяется молозиво.
Половые органы.
Наружные половые органы, влагалище, шейка матки разрыхляются, становятся легко растяжимыми, приобретают синюшную окраску.
Масса матки к концу беременности возрастает до 1000г, длина достигает 37-38 см, её дно «добирается» до подрёберной области, а объём увеличивается в 500 раз. Рост фолликулов и овуляция в яичниках с момента оплодотворения прекращаются.
Таким образом, физиологическая перестройка во время беременности затрагивает все органы и системы организма женщины, большинство из которых функционируют с большим напряжением. Нормально развивающаяся беременность способствует расцвету организма женщины. Беременность при наличии хронических заболеваний может усугубить их и оказать неблагоприятное влияние на здоровье женщины.
Психологические особенности беременности.
Первые месяцы беременности – это время революционных перемен не только в физиологии женщины, но и в ее психологии. Во внутреннем, сокровенном пространстве ее “Я”, появилось пространство другого человека, с существованием которого надо не просто считаться, а возможно, перестроить всю жизнь, изменить все планы. Не все могут безоговорочно принять эти перемены. Даже если ребенок желанный и долгожданный – грандиозность свершившегося события захватывает все помышления женщины, заставляя ее волноваться за благополучный исход беременности.
Беременность делает женщину эмоционально ранимой, склонной к беспокойству, более чувствительной к негативным переживаниям. В душе беременной женщины происходит так много перемен, что она может начать чувствовать себя очень одиноко. Редкий представитель сильного пола вдохновенно беседует с “животиком” или умиляется толчкам из его глубины. Сейчас существует много возможностей пообщаться с “себе подобными” – это и курсы психологической подготовки к родам, и специальные группы беременных в бассейне или спорткомплексе, и даже специализированные магазины устраивают лекции для беременных.
Если у беременной и её мужа есть совместное желание, чтобы муж присутствовал на родах, то ему просто необходимо пройти соответствующие курсы подготовки. И вовсе не для того, чтобы он не упал в обморок в самый неподходящий момент. После обучения муж не только сможет нежно сделать расслабляющий массаж, но напомнит о правильном дыхании, поможет менять позиции. Такое деятельное участие в родах помогает мужчине осознать свое отцовство, а для женщины является незаменимой поддержкой.
Социальные особенности беременной женщины.
С момента признания женщины беременной, происходит изменение ее общественного положения, она воспринимается социальным окружением исключительно в новом, особом статусе, который является по сути переходным между статусом женщины и статусом матери и предполагает приобретение женщиной дополнительных прав и обязанностей.
Статус беременных женщин может содержать в себе сразу несколько социальных ролей. Это роль жены, роль дочери, роль домохозяйки, роль профессионального работника, роль пациентки женской консультации, роль современной женщины, роль будущей матери, обязанной уже сейчас проявлять заботу о еще не родившемся ребенке. Часто у беременной женщины возникают межролевые конфликты, связанные, прежде всего, с двойной занятостью на работе и дома, необходимостью выбора между продолжением карьеры и здоровьем малыша. Особенно значимым для женщины является конфликт, между ролью будущей матери и ролью жены, в процессе которого происходит смещение ролевого набора беременной женщины в пользу роли будущей матери. В результате возникают осложнения внутри малой группы, приводящие к семейному кризису, часто отмечаемому большинством специалистов, занимающихся данной проблематикой.
В тех случаях, когда мужчина признает за женщиной дополнительные права, связанные с ее новыми обязанностями (прежде всего забота об их будущем ребенке), то есть воспринимает женщину в новом социальном статусе – статусе беременной, отношения внутри семьи улучшаются, соответственно улучшается и психо-эмоциональное состояние беременной, что позитивно влияет на ее здоровье, здоровье будущего ребенка. Если же мужчина не принимает женщину в новом для нее статусе, то происходит ухудшение межличностных отношений, повышается конфликтность внутри семьи, что ведет к негативным последствиям, часто отрицательно влияя на клиническую картину беременности. Так, негативные изменения в здоровье (резкое ухудшение, госпитализация) отмечались чаще именно у тех женщин, которые среди причин своего беспокойства выделяли именно ухудшение во взаимоотношениях с мужем, непонимание с его стороны.
Дородовые патронажи.
Патронаж— форма работы лечебно-профилактических учреждений, основными целями которой являются проведение на дому оздоровительных и профилактических мероприятий.
Патронаж беременных — составная часть системы диспансерного наблюдения за беременной женщиной, целью которого является осуществление комплекса мероприятий, направленных на формирование, сохранение и укрепление здоровья матери, предупреждение развития у нее заболеваний и осложнений беременности, раннее их выявление, лечение и обеспечение условий для нормального развития плода.
Во время беременности при ее физиологическом течении женщина должна посетить акушера-гинеколога в среднем 14 раз. После первого осмотра явка назначается через 7—10 дней (с результатами анализов, заключением терапевта и других специалистов); в дальнейшем в первую половину беременности — 1 раз в месяц; после 20 недель — 2 раза; после 32 недель — 3—4 раза.
При посещении беременной женской консультации врач и акушерка имеют возможность оценить ее состояние по динамике прироста массы тела, уровню АД, анализам мочи и др. О состоянии плода судят по данным ультразвукового и других специальных исследований.
Если женщина является в женскую консультацию нерегулярно или не посещает врача в назначенный срок, особенно при наличии патологии беременности, акушерка осуществляет патронаж, т.е. навещает ее дома, выясняет причину неявки, измеряет АД и приглашает на прием к врачу. Патронаж проводят также при отказе женщины от госпитализации. В этом случае врач или акушерка разъясняют женщине или ее близким родственникам опасность, к которой могут привести нарушения в состоянии здоровья женщины и плода, а также напоминает об ответственности за отказ от госпитализации. Результаты патронажа, дата его осуществления заносятся в Индивидуальную карту беременной, родильницы (форма № 111/у).
Дородовой патронаж беременных осуществляют также медсестры детской поликлиники. Сведения о беременных в детскую поликлинику поступают из женской консультации. Медсестра посещает беременную дважды: первый раз в течение 10 дней после получения сведений о ней из женской консультации, второй раз — на 31—32-й неделе беременности.
Цели первого дородового патронажа: установить контакт детской поликлиники с будущей матерью, познакомиться с условиями жизни будущего ребенка, оценить социальное положение семьи, ее психологический климат, гигиеническое состояние квартиры, выяснить состояние здоровья матери, обратить внимание на наследственность, наличие вредных привычек.
Инструктаж касается вопросов здорового образа жизни и возможности снижения выявленных факторов риска. Медицинская сестра приглашает будущих родителей в «Школу молодой матери», которая действует в отделении здорового ребенка, где обучают правилам ухода за ребенком.
Полученные сведения и рекомендации регистрируются на вкладыше к истории развития ребенка (ф. № 112) под заголовком «Первый дородовой патронаж». Участковый врач знакомится с результатами патронажа, при необходимости посещает беременную женщину на дому. Совместно с акушером-гинекологом и участковым терапевтом принимает участие в привлечении администрации по месту работы к улучшению условий труда, организует консультацию по правовым вопросам у юриста, дает рекомендации по улучшению режима питания и оздоровлению.
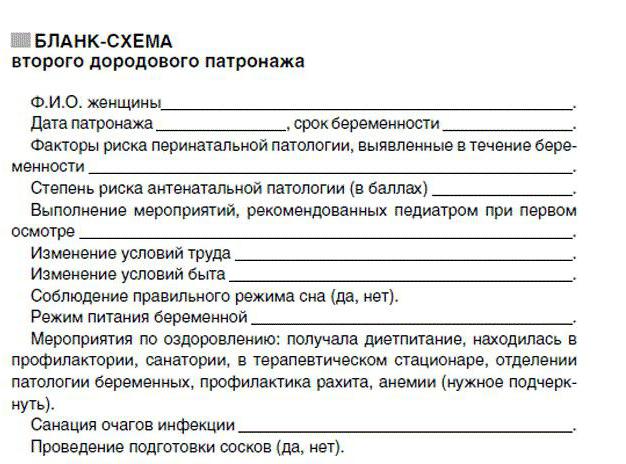
Основные цели второго дородового патронажа – проверить, как выполняются данные ранее рекомендации, как семья подготовлена к появлению ребенка, есть ли все необходимое для ухода за новорожденным, а также подготовка к послеродовому периоду.
Инструктаж включает такие вопросы, как:
1) грудное вскармливание (преимущества перед искусственным вскармливанием, подготовка грудных желез, профилактика мастита и гипогалактии);
2) организация зоны для обслуживания ребенка (места для одевания и пеленания, чистой одежды и белья, купания, детской аптечки) и зоны для сна (детской кроватки), где новорожденный может быть безопасно размещен;
3) приобретение приданого для новорожденного;
4) приобретение аптечки для матери и ребенка;
5) информация о телефонах поликлиники и педиатрической неотложной помощи;
6) беседы с будущей мамой и другими членами семьи о потребностях новорожденного и способах его удовлетворения.
Сведения и рекомендации регистрируются на вкладыше к истории развития ребенка (ф. № 112) под заголовком «Второй дородовой патронаж».
5.Понятие о родах, их предвестниках и периодах.
Физиологические роды
Роды являются сложным Физиологическим процессом, при котором происходит изгнание из матки через естественные родовые пути плода, последа и околоплодных вод. Обычно Роды наступают после 10 акушерских месяцев (280 дней, 39–40 недель беременности). К этому времени плод становится зрелым, способным к внеутробному существованию. Такие роды называются своевременными. Если роды происходят в сроки от 28 – 29 до 37 – 38 нед беременности, их называют преждевременными, а позже 41 – 42 нед – запоздалыми. Предвестники родов. Роды редко наступают неожиданно, внезапно. Обычно за 2 –3 нед до их наступления появляется ряд признаков, которые принято называть предвестниками родов. К их числу относятся:
1) опускание предлежащей части плода ко входу в малый таз. За 2 –3 нед до родов предлежащая часть плода, чаще всего головка, прижимается ко входу в малый таз, вследствие этого высота стояния дна матки уменьшается. Беременная при этом отмечает, что ей становится легче дышать; 2) повышение возбудимости матки. В последние 2 –3 нед беременности периодически возникают нерегулярные сокращения матки, сопровождающиеся болезненными ощущениями. Такие сокращения матки называются ложными схватками, схватками-предвестниками, подготовительными (прелиминарными) схватками. Ложные схватки никогда не носят регулярного характера и не приводят к изменениям в шейке матки;
3) в последние дни перед родами у беременной периодически появляются слизистые выделения из половых путей, происходит выделение слизистой пробки–содержимого шеечного канала, что также свидетельствует о близости наступления родового акта.
Родовые изгоняющие силы.
К родовым изгоняющим силам относятся схватки и потуги. Началом родов считаются появление регулярных сокращений матки–родовых схваток. Схватки возникают непроизвольно, независимо от желания женщины. Родовые схватки носят периодический характер и нередко сопровождаются болевыми ощущениями. Промежутки между схватками называются паузами. Вначале схватки чередуются каждые 10– 15 мин и длятся по 10 –15 с. Впоследствии схватки учащаются и становятся более продолжительными. В конце первого периода родов схватки возникают каждые 3– 4 мин и длятся по 40 –45 с. С момента возникновения регулярной родовой деятельности и да окончания родов женщина называется роженицей.
Другой разновидностью изгоняющих сил являются потуги. Кроме сокращения матки, потуга включает участие мышц брюшного пресса, диафрагмы, верхних и нижних конечностей. Потуги возникают непроизвольно, но, в отличие от схваток, роженица мажет регулировать их силу и продолжительность. Это позволяет врачу и акушерке специальными приемами управлять родами в период изгнания. В результате одновременного согласованного действия сокращений матки и скелетных мышц происходит изгнание плода.
КЛИНИЧЕСКОЕ ТЕЧЕНИЕ РОДОВ
В клиническом течении родов различают три периода: первый период – раскрытия, второй период – изгнания, третий период – последовый.
Период раскрытия
Период раскрытия начинается возникновением регулярной родовой деятельности –родовых схваток и заканчивается полным раскрытием маточного зева. В период раскрытия под влиянием родовых схваток постепенно сглаживается шейка матки и раскрывается маточный зев. Этот процесс неодинаков у перво- и повторнородящих женщин. Если у первородящих вначале происходит сглаживание шейки матки (раскрытие внутреннего маточного зева), а затем раскрытие наружного зева, то у повторнородящих эти процессы происходят одновременно. При полностью сглаженной шейке матки область, соответствующая наружному зеву, называется маточным зевом. Когда наступает полное раскрытие маточного зева полость матки и влагалище составляют родовой канал. Маточный зев определяется в виде тонкой узкой растяжимой каймы, расположенной вокруг предлежащей части плода. Диаметр маточного зева при полном открытии достигает 10–12 см, при такой степени открытия возможно рождение зрелого плода в период изгнания. Кроме родовых схваток в процессе раскрытия шейки матки принимает участие плодный пузырь.
Во время схватки уменьшается объем матки, увеличивается внутриматочное давление, сила которого передается на околоплодные воды. В результате этого плодный пузырь вклинивается в шеечный канал, способствуя по степенному сглаживанию шейки матки и раскрытию маточного зева. После окончания схватки давление внутри матки уменьшается, напряжение плодного пузыря снижается. С новой схваткой все повторяется.
При полном или почти полном раскрытии маточного зева на высоте схватки при максимальном напряжении плодный пузырь разрывается и изливаются передние воды. Задние воды изливаются обычно вместе с рождением плода.
Излитие вод при полном или почти полном раскрытии маточного зева называется своевременным, при не полном раскрытии– ранним.
Если околоплодные воды изливаются до начала регулярной родовой деятельности, это говорит о преждевременном (дородовом) их излитии. В редких случаях возникает запоздалое излитие околоплодных вод. Это бывает в тех случаях, когда разрыв плодного пузыря и излитие вод происходят в периоде изгнания. Длительность первого периода родов у первородящих колеблется от 12 до 16 ч, у повторнородящих– от 8 до 10 ч.
Период изгнания
Второй период родов – период изгнания –начинается с момента полного раскрытия маточного зева и заканчивается рождением плода. Вскоре после своевременного излития околоплодных вод схватки усиливаются, их сила и продолжительность нарастает, паузы между схватками укорачиваются. Это способствует быстрому опусканию предлежащей части плода в полость малого таза, раздражению нервных окончаний шейки матки, влагалища, мышц и фасций тазового дна и рефлекторному возникновению потуг, под действием которых происходит изгнание плода.
На высоте одной из потуг из половой щели появляется небольшой участок предлежащей части плода (чаще всего затылок). В паузах между потугами она скрывается, чтобы вновь появиться в большей степени при следующей потуге. Этот процесс называется врезыванием предлежащей части плода. Через некоторое время с развитием родовой деятельности предлежащая часть плода продвигается по родовому каналу и уже не скрывается в паузах между потугами. Это состояние называется прорезыванием предлежащей части плода, оно завершается рождением всей головки. Родившаяся головка первоначально обращена личиком кзади, а затем в результате внутреннего поворота туловища плода головка поворачивается личиком к бедру матери противоположному позиции плода. В дальнейшем на высоте одной из последующих потуг происходит рождение плечиков и всего плода. Одновременно с рождением плода изливаются задние воды.
Период изгнания продолжается у первородящих от 1 до 2 ч, у повторнородящих – от 20 мин до 1 ч. Биомеханизм родов.
Совокупность движений, совершаемых плодом при прохождении через родовые пути, называется биомеханизмом Родов.
Наиболее часто встречающимся нормальным является механизм родов при переднем виде затылочного предлежания. Для нормального механизма родов характерно состояние сгибания головки над входом в малый таз, в результате чего ко входу в малый таз обращен затылок плода. Стреловидный шов головки плода располагается обычно в поперечном или слегка косом размере плоскости входа в малый таз. Механизм родов при переднем виде затылочного предлежания.
Последовый период
Третий период родов – последовый –начинается с момента рождения плода и завершается рождением последа. Послед включает плаценту, околоплодные оболочки и пуповину. В последовом периоде под воздействием последовых схваток происходит отделение плаценты и оболочек от стенок матки и рождение последа. Изгнание последа осуществляется под влиянием потуг.
После Рождения последа матка сильно сокращается, в результате чего происходит пережатие маточных сосудов в области плацентарной площадки и остановка кровотечения. При нормальном течении родов общая кровопотеря не превышает 250 мл, нередко она составляет лишь 50–100 мл. Такая кровопотеря считается физиологической. Кровопотеря от 250 до 400 мл называется пограничной, а свыше 400мл– патологической.
С момента окончания последового периода завершается родовой процесс и женщина называют родильницей.
Продолжительность последового периода колеблется от 5 –10 мин до 2 ч. Общая продолжительность физиологических родов у первородящих составляет в среднем 10– 12 ч, у повторнородящих – от 8 до 10 ч.
Послеродовой период у женщин – период восстановления женского организма после родов. Благоприятное течение послеродового периода происходит за 6 – 8 недель. А нормальный период считается, если организм женщины возвращается к своему привычному состоянию.
После родов внутренняя часть матки напоминает открытую рану с обильными выделениями и представляет собой большой мышечный мешок до одного килограмма. И благодаря сокращению мускулатуры, она уменьшается до 50 грамм. В первые дни матка сокращается быстрее и болезненнее, а в последующие медленнее. У перворожавших восстановление матки происходит быстрее и менее болезненно. Восстанавливается и растянутая шейка матки, суживается канал и принимает прежнюю форму через три недели. Через три недели восстанавливается тонус мочеточников. Момент восстановления месячных колеблется в зависимости от кормления грудью ребенка. Созревание яйцеклеток в яичниках наступает через 49 дней у не кормящих и через 112 дней у кормящих женщин. Женщина без патологий может возобновить свою половую жизнь не ранее чем через 6 недель. Женщину после родов с благоприятным течением не считают больной, но уход и специальный режим ей необходим. Важную роль играет уход за своим телом и соблюдение правил гигиены. В этот период формируются чувства материнства, перестраивается поведение женщины.
Всего комментариев. 0