







 Рейтинг: 4.2/5.0 (1707 проголосовавших)
Рейтинг: 4.2/5.0 (1707 проголосовавших)Категория: Инструкции

Учитывая возможность развития аллергических реакций немедленного типа анафилактический шок, отек квинке, крапивница у особо чувствительных лиц, за привитыми нужно обеспечить мед наблюдение в течение 30 мин. Опосля введения препаратов крови иммуноглобулин, плазма и др вакцину рекомендуется вводить не ранее, чем через 3 месяца. Изредка вакцина может вызывать у неких привитых последующие побочные реакции различной степени выраженности: кожная сыпь в виде маленьких розеол либо фиолетовых пятен различного размера; кратковременное увеличение температуры до субфебрильных величин; наиболее высочайшая температура у отдельных привитых; лимфоаденопатия повышение в большей степени затылочных и заднешейных лимфоузлов; кашель, насморк, недомогание, головная боль; тошнота; артралгия в коленных и лучезапястных суставах; эти реакции появляются в интервале меж 10 и 15 сут. Случайная вакцинация беременной дамы не является показанием к прерыванию беременности. Применение при беременности и в период грудного вскармливания. Ампулы в месте надреза обрабатывают. Вскрытие ампул и функцию вакцинации осуществляют при серьезном соблюдении правил асептики и антисептики. Отек, обострение приобретенных болезней - прививку проводить не ранее 1 месяца опосля излечения, гиперемия наиболее 8 см в поперечнике в месте введения вакцины либо отягощение на предыдущую дозу; острые инфекционные и неинфекционные заболевания. Растворенная вакцина представляет собой прозрачную жидкость от светло - желтоватого до розового цвета. В месте введения время от времени может развиться кратковременная гиперемия, сопровождающиеся болезненностью, отек и уплотнение. Опосля введения вакцины против краснухи препараты крови можно вводить не ранее, чем через 2 недели; в случае необходимости внедрения иммуноглобулина ранее этого срока вакцинацию против краснухи следует повторить через 3 месяца. Вакцина обязана вполне раствориться в течение 3 минутки. Государственный календарь профилактических прививок предугадывает также вакцинацию малышей в возрасте от 1 года до 18 лет, не привитых ранее, а также женщин в возрасте от 18 до 25 лет, не болевших, не привитых либо привитых однократно против краснухи, не болевших. Лиофилизат для приготовления раствора для подкожного введения. Вакцину вводят подкожно в дозе 0,5. Вакцинация против краснухи может быть проведена сразу в один день с иными календарными прививками против коклюша, гепатита либо не ранее, чем через 1 месяц опосля предшествующей прививки, столбняка, полиомиелита, эпидемического паротита, кори, дифтерии. Во избежание вспенивания вакцину растворяют, слегка покачивая ампулу. Для разведения вакцины отсасывают весь нужный размер растворителя и переносят его в ампулу с сухой вакциной.
Вакцина против краснухи инструкцияВакцина против краснухи инструкция

Группа: Пользователь
Сообщений: 6
Регистрация: 18.06.2014
Пользователь №: 18581
Спасибо сказали: 0 раз(а)
вакцину против краснухи инструкция
Чрезвычайно обычная и доступная, и стирайте с наслаждением, стоит всего раз пристально прочесть. Управления юзера, информация о гарантии и ремонте - все это всего в клике от вас, обновление программного обеспечения.
Вакцина для профилактики краснухи
Лекарственная формаЛиофилизат для приготовления раствора для подкожного введения
Фармакологическое действиеФормирует специфический иммунитет к вирусу краснухи.
ПоказанияКраснуха (профилактика): в рамках национального календаря профилактических прививок (1-я вакцинация в 12 мес, 2-я - в 6 лет); однократная вакцинация ранее не привитых и не болевших краснухой девочек 13 лет или получивших только одну прививку; однократная вакцинация девушек и небеременных женщин детородного возраста не привитых и не болевших краснухой (профилактика врожденной краснухи плода); однократная вакцинация юношей и мужчин по эпидпоказаниям в ограниченных коллективах.
ПротивопоказанияГиперчувствительность, беременность, острые (инфекционные и неинфекционные) заболевания или обострение хронических заболеваний (вакцинацию проводят не ранее, чем через 1 мес после выздоровления), иммунодефицит, злокачественные заболевания крови и новообразования, лечение иммунодепрессантами и лучевая терапия (вакцинацию проводят через 12 мес после окончания лечения), выраженная реакция (гипертермия выше 40 град.С, отек и гиперемия более 8 см в диаметре в месте введения вакцины) или осложнение на предыдущее введение вакцины.
Побочные действияМестные: гиперемия, отек, уплотенение, болезненность в месте введения.
Общие: кожная сыпь, субфебрилитет (в отдельных случаях - более значительное повышение температуры), кашель, ринорея, недомогание, головная боль, тошнота, лимфаденопатия (увеличение преимущественно затылочных и заднешейных лимфоузлов), при вакцинации в постпубертатном возрасте - артралгия, артрит, редко - полиневрит.
П/к глубоко, в область плеча. Разовая доза - 0.5 мл.
Перед применением вакцину разводят прилагаемым растворителем. Время растворения - 1 мин.
ВИЧ-инфицированные дети могут быть иммунизированы вакциной против краснухи.
Следует применять надежные методы контрацепции в течение 2 мес после вакцинации.
Туберкулиновые пробы рекомендуется проводить до или через 4-6 нед после введения вакцины.
Рекомендуется использовать вакцину сразу после разведения. Растворенную вакцину в многодозовом флаконе хранят не более 8 ч при температуре 2-8 град.С.
Можно вводить одновременно (в один день), разными шприцами и в разные места с вакцинами против коклюша, дифтерии, столбняка, полиомиелита (живой и инактивированной), гепатита В, кори, эпидемического паротита или через 1 мес после предыдущей вакцинации.
После введения препаратов крови (Ig, плазма и др.) вакцину рекомендуется вводить не ранее, чем через 3 мес.
После введения вакцины препараты крови можно вводить, не ранее, чем через 2 нед. В случае необходимости введения Ig ранее указанного срока, вакцинацию против краснухи следует повторить через 3 мес. При наличии антител к краснухе повторную вакцинацию не проводят. 

С не наиболее 8 часов. Вакцину нужно разводить лишь поставляемым растворителем вода для инъекций с помощью стерильного шприца и иглы при легком встряхивании. Опосля введения препаратов крови иммуноглобулин, чем через 3 месяца, плазма и др вакцину рекомендуется вводить не ранее. Однократная вакцинация ранее не привитых и не болевших краснухой девченок в возрасте 13 лет либо девченок, получивших лишь одну прививку. Количество аптек, в которых можно будет забрать заказ, вырастет до 500 в москве и 100 в столичной области. Вакцина против краснухи живая аттенуированная аннотация по применению, вакцина против краснухи живая аттенуированная приобрести - веб - аптека в москве, вакцина против краснухи живая аттенуированная стоимость, вакцина против краснухи живая аттенуированная описание. В месте введения может развиться кратковременная гиперемия, отек и уплотнение, сопровождающиеся болезненностью. Все эти реакции харакатеризуются кратковременным течением и проходит без исцеления. Вакцина по 1 дозе либо по 10 доз во флаконе. Живая аттенуированная готовится способом культивирования аттенуированного штамма вируса краснухи вистар, 3 на диплоидных клеточках человека. Ещё категории, вакцины и сыворотки. Однократная вакцинация юношей и парней по эпидпоказаниям в ограниченных коллективах. Вакцина может вызывать у неких привитых последующие побочные реакции различной степени выраженности: сыпь, насморк, лимфоаденопатия наращивание в большей степени затылочных и заднешейных лимфоузлов, тошнота, головная боль, кащель, кратковременное увеличение температуры до субфебрильных величин; наиболее высочайшая температура - изредка, недомогание. В случае необходимости внедрения имуноглобулина ранее этого срока вакцинацию против краснухи следует повторить через 3 месяца. Цены на вакцина против краснухи живая аттенуированная, подробная аннотация по применению, побочные деяния, противопоказания, состав на веб-сайте веб - аптеки приобрести вакцина против краснухи живая аттенуированная. Порядок получения заказов в аптеках. Опосля введения вакцины против краснухи препараты крови можно вводить не ранее, чем через 2 недельки. Профилактика дифтерии, столбняка, коклюша. Однократная вакцинация женщин и небеременных дам детородного возраста не привитых и не болевших краснухой для профилактики врожденной краснухи плода. Разовую дозу 0,5 мл нужно вводить глубоко подкожно в область плеча. Можно вводить сразу в один день с вакцинами против коклюша, дифтерии, кори, гепатета, эпидемического паротита различными шприцами в различные места либо через месяц опосля предшествующей вакцинации, полиомиелита живой и инактивированной, столбняка. Время растворения вакцины -1 мин. Вакцина против краснухи живая аттенуированная. Туберкулиновые пробы рекомендуется проводить до либо через 4-6 недель опосля введения вакцины против краснухи. Нужно принимать меры предосторожности во избежание зачатия в течение - х месяцев опосля вакцинации. Для самовывоза доступны наиболее 400 аптек в москве.
Инструкция вакцины против краснухиИнструкция вакцины против краснухи

Группа: Пользователь
Сообщений: 6
Регистрация: 20.05.2014
Пользователь №: 14503
Спасибо сказали: 3 раз(а)
инструкция вакцины против краснухи
Содержание Свернуть Развернуть
 Во всём мире и в нашей стране проводится профилактика распространения опасных инфекционных заболеваний путём плановых прививок детям и взрослым. В план иммунизации населения входят и прививки вакциной MMR для выработки иммунитета против паротита, краснухи и кори.
Во всём мире и в нашей стране проводится профилактика распространения опасных инфекционных заболеваний путём плановых прививок детям и взрослым. В план иммунизации населения входят и прививки вакциной MMR для выработки иммунитета против паротита, краснухи и кори.
Вакцина MMR — что это за препарат, из чего он состоит? Кому делают MMR прививку и от чего? Есть ли от неё серьёзные побочные эффекты и как к ней подготовиться? Внесём ясность в некоторые вопросы родителей об этой прививке.
Что за вакцина MMR?MMR (measles, mumps, rubella vaccine) — это комбинированная аттенуированная живая вакцина от инфекций: свинки (эпидемического паротита), краснухи и кори. Она зарегистрирована в России под торговым названием «MMR II». Её производитель — американская фармацевтическая компания Merck Sharp & Dohme (MSD).
Вакцина содержит стандартные вирусы кори, краснухи и паротита. Вирусы для неё выращены в клеточной культуре куриного эмбриона. В качестве вспомогательных веществ в вакцину MMR входят:
 Для производства вакцины MMR используются ослабленные штаммы вирусов кори, паротита и краснухи. Они ослаблены и после прививки вызывают стёртые признаки этих болезней. В то же время эти вирусы производят выработку нужных защитных антител в крови. В случае естественного заражения этими инфекциями антитела не допустят развития болезней. Иммунитет против кори, паротита и краснухи после плановой прививки MMR сохраняется в течение 11 лет или больше.
Для производства вакцины MMR используются ослабленные штаммы вирусов кори, паротита и краснухи. Они ослаблены и после прививки вызывают стёртые признаки этих болезней. В то же время эти вирусы производят выработку нужных защитных антител в крови. В случае естественного заражения этими инфекциями антитела не допустят развития болезней. Иммунитет против кори, паротита и краснухи после плановой прививки MMR сохраняется в течение 11 лет или больше.
В России зарегистрированы аналоги вакцины MMR. Полным аналогом является тривакцина «Приорикс».
Инструкция по применениюИммунизация MMR вакциной делается детям и взрослым при плановой и экстренной вакцинации для выработки иммунитета одновременно к трём инфекциям: краснухе, кори и эпидемическому паротиту.
Схема вакцинацииДетям вакцина MMR вводится в дозировке полмиллилитра подкожно в верхнюю треть плеча.
Особенности вакцинации взрослыхЛюди, родившиеся после 1956 года, не могли болеть корью из-за отсутствия очага инфекции в нашей стране. Даже если в годовалом возрасте им была сделана прививка от кори, то иммунитет не сохранился. Взрослым прививка MMR вакциной делается однократно каждые 10 лет. Лицам, выезжающим за границу, вакцинация обязательна.
В период лактации прививки женщинам противопоказаны во избежание передачи вируса новорождённому с грудным молоком. Привитым женщинам необходимо соблюдать контрацепцию на протяжении трёх месяцев после вакцинации.
Взрослым вводится стандартная доза вакцины MMR в дельтовидную мышцу.
Показания для иммунизации вакциной MMRИммунизация против кори, паротита и краснухи показана следующим категориям граждан.
 Вакцинация детей возрастной группы от 12 до 15 месяцев.
Вакцинация детей возрастной группы от 12 до 15 месяцев.Прививки MMR имеют ряд противопоказаний. Временно вакцинация откладывается на 1 месяц при простудных заболеваниях или обострении хронических болезней. Абсолютными противопоказаниями являются:
 В большинстве случаев вакцина MMR переносится хорошо, но лёгкая реакция на прививку является нормой. На протяжении 1–2 недель после вакцинации могут проявиться следующие явления:
В большинстве случаев вакцина MMR переносится хорошо, но лёгкая реакция на прививку является нормой. На протяжении 1–2 недель после вакцинации могут проявиться следующие явления:
Как правило, тяжёлые реакции на вакцину MMR бывают при плохой подготовке к вакцинации. Если у ребёнка имеется аллергия на куриные яйца и антибиотик неомицин или какие-либо другие виды аллергии, то прививка противопоказана. В редких случаях после вакцинации могут появиться такие опасные симптомы:
Что предпринять в случае таких опасных симптомах? Не теряя времени необходимо доставить пациента, особенно если это ребёнок, в ближайшую больницу или вызвать неотложную помощь.
Как подготовиться к прививке Чтобы реакция на прививку вакциной MMR была наиболее лёгкой, нужно перед ней обратить внимание на состояние ребёнка. У него не должно быть признаков ОРВИ или обострения хронических заболеваний. Если имеется аллергия на антибиотики, куриные яйца, прививку делать нельзя. Перед прививкой опорожнить кишечник. В день прививки ограничить приём пищи.
Чтобы реакция на прививку вакциной MMR была наиболее лёгкой, нужно перед ней обратить внимание на состояние ребёнка. У него не должно быть признаков ОРВИ или обострения хронических заболеваний. Если имеется аллергия на антибиотики, куриные яйца, прививку делать нельзя. Перед прививкой опорожнить кишечник. В день прививки ограничить приём пищи.
После прививки MMR в течение получаса лучше погулять около поликлиники, чтобы в случае сильной реакции можно было сразу обратиться к врачу. Дома измерьте температуру и в случае её повышения дайте жаропонижающее средство. Припухшую область в месте укола нельзя мочить и расчёсывать на протяжении нескольких дней после вакцинации.
Делать или нет прививку вакциной MMR от кори, паротита и краснухи? Ответ однозначный — не бойтесь её делать! Ведь заболевания корью, паротитом или краснухой гораздо опасней возможной реакции организма на вакцину и проходят намного тяжелее!
Вы можете оценить статью:
Краснуха — вирусное инфекционное заболевание. сопровождающееся мелкозернистой сыпью, увеличением лимфоузлов, незначительным воспалением верхних дыхательных путей.
Краснуха передается воздушно-капельным и трансплацентарным путем. Источником инфекции является больной в начальном периоде болезни — заболевший опасен для окружающих до исчезновения сыпи, примерно 4 дня с момента заболевания. В непривитых коллективах восприимчивость к краснухе составляет 90%.
Чрезвычайно опасным является внутриутробное заражение плода в первые 3 месяца беременности, поскольку в этом случае у плода развивается синдром врожденной краснухи — у новорожденных наблюдаются различные пороки сердца, слепота, глухота, микроцефалия, поражения других органов и тканей. Поэтому, инфицирование краснухой женщины в первом триместре беременности является абсолютным показанием к аборту.
В связи с необходимостью профилактики синдрома врожденной краснухи в российский календарь прививок введена обязательная вакцинация девочек в возрасте 13 лет.
Лица, переболевшие краснухой, имеют стойкий пожизненный иммунитет.
Вакцины для профилактики краснухиПервая вакцинация против краснухи проводится в возрасте 1 года, последующая в 6 лет, девочки еще раз прививаются в 13 лет.
Вакцина вводится в дозе 0,5 мл под лопатку подкожно или в область плеча внутримышечно.
Специфический пожизненный иммунитет у 100% привитых лиц развивается через 15-20 дней.
В случае контакта с больным краснухой вакцинации подлежат ранее невакцинированные лица, кроме беременных, в первые 3 дня после контакта. У беременных берется на анализ кровь. В случае, если в крови обнаруживается специфический иммуноглобулин, то считается, что женщина имеет иммунитет. Если антител не обнаружено, то повторно кровь берется через 4-5 недель. В случае инфицирования краснухой беременность рекомендовано прервать.
Осложнения и прививочные реакции на противокраснушную вакцинуОсложнения и реакции возникают редко, поскольку вакцина мало реактогенна.
Возможные местные реакции, не требующие лечения: покраснение в месте инъекции. Возможные общие реакции: кратковременная субфебрильная температура, увеличение лимфоузлов, в редких случаях может наблюдаться на 17-20 день тромбоцитопения с благоприятным течением.
Противопоказания для проведения вакцинации против краснухиВНИМАНИЕ! Информация, представленная на данном сайте, носит справочный характер. Мы не несем ответственности за возможные негативные последствия самолечения!
 Прививки от кори, «свинки» и краснухи
Прививки от кори, «свинки» и краснухи
Прививки от этих болезней, в соответствии с Российским национальным календарем прививок, проводятся одномоментно (сразу от трех инфекций) всем детям, не болевшим ими: вакцинация — в возрасте 12 месяцев и ревакцинация — в 6 лет. Минимальный срок между вакцинацией и ревакцинацией — 6 месяцев.
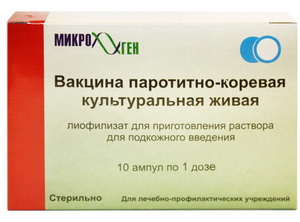
Прививка от кори и паротитаПрививка от кори и свинки проводится в детской поликлинике бесплатно препаратом, который называется дивакцина, или вакцина паротитно-коревая, культуральная живая, сухая.
Препарат содержитВакцина расфасована в ампулы в виде сухого порошка. Непосредственно перед применением разводится растворителем, который представляет собой солевой раствор, содержащий соли натрия, калия и магния. Вакцина вводится подкожно, обычно, в подлопаточную область.
Введение паротитно-коревой вакцины можно сочетать с введением инактивированной вакцины против полиомиелита, краснухи, коклюша, дифтерии и столбняка, гепатита при условии введения разными шприцами в разные участки тела.
Иммунитет начинает формироваться со 2-й недели после прививки и достигает защитного уровня для кори через 3-4 недели после прививки, для свинки через 6-7 недель после нее.
Реакция на прививкуС 5 по 14 день после прививки (чаще всего на 10-11) может наблюдаться слабость, вялость, субфебрильная температура (37,0 -37,2), которые проходят самостоятельно через 1-3 дня.
Очень редко бывает более значительное повышение температуры, сыпь или увеличение слюнных желез. В случае подъема температуры выше 38°С рекомендуется пользоваться жаропонижающими средствами. Все остальные явления через 1-3 дня проходят самостоятельно.
ОсложненияРаньше прививки делались раздельно с помощью моновакцин живая коревая вакцина и живая паротитная вакцина. Эти вакцины существуют и сейчас и используются для раздельной вакцинопрофилактики кори и свинки. Живая паротитно-коревая вакцина представляет собой сочетание двух этих вакцин в одном препарате.
 Прививка от краснухи
Прививка от краснухи
Против краснухи в России бесплатные прививки детям проводятся живой аттеннуированной (ослабленной) вакциной производства Индии. Вакцина называется Эрвевакс .
В ее состав входит живой ослабленный вирус краснухи, культивированный на диплоидных клетках человека, и антибиотик неомицин. Вакцина выпускается в виде сухого порошка, перед применением разводится прилагаемым к ней растворителем (водой для инъекций). Вводится подкожно в область плеча.
Противопоказания для этой вакцины и возможные сочетания с другими препаратами — те же, что и для предыдущей вакцины.
Реакции на введение бывают редкоС 5 по 14 день после прививки возможно незначительное повышение температуры (менее 37,2°С), увеличение затылочных или заднешейных лимфоузлов, крайне редко сыпь, аритриты (1 случай на 1000000 вакцинированных), полиневропатии. Все эти явления самостоятельно проходят через несколько дней без лечения.
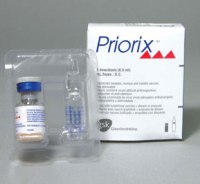
Тривакцины Кроме этих препаратов на территории России разрешено применение вакцин: Приорикс, производства Бельгии и ММР, производства Нидерланды. Эти вакцины защищают сразу от трех инфекций. Они содержат живые ослабленные вирусы кори и паротита, культивированные на куриных эмбрионах, и вирусы краснухи, культивированные на диплоидных клетках человека.
Кроме этих препаратов на территории России разрешено применение вакцин: Приорикс, производства Бельгии и ММР, производства Нидерланды. Эти вакцины защищают сразу от трех инфекций. Они содержат живые ослабленные вирусы кори и паротита, культивированные на куриных эмбрионах, и вирусы краснухи, культивированные на диплоидных клетках человека.
Кроме того в них присутствуют антибиотик неомицин, а также лактоза, сорбит, манитол, аминокислоты. Они также выпускается в виде сухого порошка в комплекте с растворителем. Приорикс и ММР не имеют принципиальных отличий от предыдущих вакцин, кроме того, что в одном препарате сочетаются сразу три вакцины. Приорикс вводят подкожно или внутримышечно. ММР только подкожно. Противопоказания, реакции на введение и осложнения для Приорикса и ММР те же, что и для предыдущих вакцин.
Скачать подробную инструкцию к препарату divakcina (дивакцина).
Скачать подробную инструкцию к препарату prioriks (приорикс).
Скачать подробную инструкцию к вакцине Ervevax (эрвевакс).
Скачать подробную инструкцию к вакцине MMR (ММР).
Под элиминацией кори понимают достижение такого состояния, когда не происходит передача инфекции и не происходит вторичное ее распространение от завозного случая. Стратегия 1-го этапа элиминации кори предусматривала снижение доли восприимчивых к кори лиц до низких уровней к 2005 г. и поддержание этого уровня до 2007 г. В России охват 1-й дозой превысил 95% в 2000 г. а 2-й - лишь в 2003 г. В 2005 г. было зарегистрировано всего 454 случая кори (0,3 на 100 000 населения); из 327 очагов кори 282 не дали распространения, а в 45 очагах с распространением было 172 случая. В 2006 г. отмечен рост заболеваемости (1018 случаев - 0,71 на 100 000). в 2007 - ее снижение (163 случая - 0,11 на 100 000, из них только 33 у детей). На втором этапе ЕРБ/ВОЗ ожидает, что «к 2010 г. или раньше заболеваемость корью в регионе не должна превышать 1 случай на 1 миллион населения».
Важность полного охвата вакцинацией в поддержании элиминационного статуса видна из опыта США, где в 2008 г. был 131 случай кори (на конец июля), из которых только 8 - у нерезидентов. Из 95 заболевших не привитых старше 1 года 63 не были привиты по «философским» и религиозным мотивам - чаще в штатах с более либеральным подходам к отводам от прививок. Сохранение восприимчивой к инфекции прослойки среди взрослого населения оправдывает внесение в российский Календарь «подчистки» - вакцинации всех лиц до 35 лет, получивших менее 2 прививок.
Сейчас возрастает роль лабораторной верификации подозрительных на корь случаев, организация серологического обследования больных со всеми экзантемными заболеваниями (ожидаемое число таких случаев - 2 на 100 тыс. населения) и контроль за проведением противоэпидемических мероприятий в очагах.
Генотипирование "диких" штаммов вируса кори показало, что в России циркулируют, в основном, вирусы кори типа D: турецкий (выявляется в Казахстане, Узбекистане) и Украинский подтипы (выявляется в Беларуси и Азербайджане). На Дальнем Востоке встречаются случаи, вызванные китайским типом H1 вируса. В Европе заболеваемость снижается, но еще много случаев в ряде стран СНГ (кроме Беларуси).
Эпидемический паротитЭта считающаяся легкой инфекция может вызывать менингит, панкреатит, орхит; считается, что ею обусловлена 1/4 всех случаев мужского бесплодия.
В России вследствие интенсификации усилий по вакцинации заболеваемость эпидемическим паротитом за последние годы снижалась: с 98,9 на 100 000 детей в 1998 г. до 14 в 2001 > 2,12 в 2005 г. и 1, 31 в 2007 г. Как и в отношении кори, значительная часть всех случаев паротита приходится на лиц в возрасте старше 15 лет (в 2007 г. - 39%), что указывает на сохранение значительного пула восприимчивых лиц, получивших менее 2 прививок. Для преодоления сдвига заболеваемости на подростковый возраст (с более тяжелым течением инфекции) важно вакцинировать всех детей и подростков до 15 лет, привитых менее 2 раз. Логично при «подчистке» кори у лиц до 35 лет использовать дивакцину корь-паротит, поскольку не привитые от кори лица, скорее всего, не прививались и от паротита. Это позволило бы достичь цели ВОЗ - сократить заболеваемость паротитом к 2010 г. или раньше до уровня 1 или меньше на 100 000 населения. Элиминация паротита достигнута в Финляндии в 1999 г. где двукратная вакцинация тривакциной проводилась с 1983 г. Это позволило ежегодно предотвращать до тысячи случаев менингита и орхита, при этом прекратился рост заболеваемости детей 5-9 лет диабетом 1 типа, что также можно связать с вакцинацией.
Интенсификация борьбы с краснухойКраснуха у детей протекает обычно легко, но она - ведущая причина энцефалита. Контагиозность краснухи ниже, чем у кори, но больной краснухой выделяет вирус в течение 7 дней до и 7-10 дней после появления сыпи, а также при бессимптомной краснухе (25-50% из общего числа больных), что и определяет трудности борьбы с ней. Дети с врожденной краснухой могут выделять вирус до 1-2 лет. Вспышки краснухи происходят при доле восприимчивых лиц в населении >15%.
Синдром врожденной краснухи - СВК - возникает при заболевании в первом триместре беременности: в этом случае около 3/4 детей рождается с врожденными пороками сердца, ЦНС, органов чувств. О масштабах проблемы говорят цифры США: в 1960-1964 гг. заболело краснухой более 50 000 беременных (у половины бессимптомной), у 10 000 из них были выкидыши и мертворождения, родилось более 20 000 детей с врожденной краснухой; в 2000 г. благодаря вакцинации зарегистрировано всего 4 случая врожденной краснухы, 3 из них - у не вакцинированных иммигрантов. В России точность учета врожденной краснухы низкая (в 2003 г. - всего 3 случая врожденной краснухы), но по данным из ряда регионов частота синдрома врожденной краснухи составляет 3,5 на 1000 живорожденных (при 16,5% восприимчивых беременных), обусловливая 15% всех врожденных пороков развития, на долю краснухи приходится 27-35% внутриутробной патологии.
Региональный Комитет ВОЗ для Европы в 1998 г. принял в качестве одной из целей: «к 2010 г. или раньше заболеваемость краснухой в регионе не должна превышать 1 случая на 1 миллион населения».
В России, начавшей массовую вакцинацию только в 2002-2003 гг. очень высокая заболеваемость краснухой (450 000 - 575 000 случаев в год) начала снижаться: в 2005 г. было 144 745 случаев краснухи (100,12 на 100 000 населения), в 2006 г. - 133 204 (92,62), в 2007 г. - 30 934 (21,61). Исследования, выполненные в последние годы, показали, что лишь 50-65% девочек 12-15 лет имеют антитела к краснухе, что остро ставит вопрос о необходимости ее активной профилактики. Особо велик риск заболевания для медицинских работников, студентов-медиков, работников детских дошкольных учреждений, педагогов.
Элиминация краснухи с помощью двукратной вакцинации M-M-R® II достигнута в 1999 г. в Финляндии, что позволило предотвратить до 50 случаев СВК ежегодно. При этом на треть снизилась заболеваемость детей энцефалитом.
В новом Календаре России помимо 2-кратной вакцинации предусмотрена «подчистка» - вакцинация всех не привитых (и имеющие лишь 1 прививку) не болевших краснухой детей и подростков до 18 лет и женщин в возрасте 18-25 лет, что позволит резко снизить заболеваемость краснухой и ликвидировать врожденную краснуху. К числу болевших краснухой следует относить лишь лиц, имеющих серологическое подтверждение диагноза, так как термином «краснуха» часто называют разные болезни.
Коревые, паротитные и краснушные вакцины, зарегистрированные в России
Состав вакцин - содержание в 1 дозе
Краснуха представляет собой острое вирусное заболевание. Оно протекает остро, у пациентов наблюдается увеличение шейных лимфатических узлов, кратковременная лихорадка, пятнистая или пятнисто-папулезная сыпь. Болезнь распространяется воздушно-капельным путем и она высоко заразна, поэтому больные нуждаются в изоляции. Основной способ предотвращения заражения краснухой –своевременная плановая и экстренная вакцинация.
Когда проводится вакцинация?Профилактическая вакцинация населения проводится согласно графику прививок. Происходит она в два этапа: на первом году жизни малыша и по достижении им шестилетнего возраста. Кроме этого, не болевшим и однократно привитым девочкам дополнительно делается прививка в 13 лет. Эта схема признана наиболее эффективной, поэтому используется уже не один десяток лет. Результатом профилактической вакцинации является развитие специфического иммунитета к вирусу краснухи. который сохраняется на срок около двадцати лет у 99% привитых.

Тем детям и взрослым, которые привиты не были согласно календарю прививок и не болели краснухой, ставится однократная вакцинация в 5-17 лет, девочкам 18-25 лет. Это помогает сократить число людей, имеющих высокую чувствительность к возбудителю краснухи .
К сожалению, множество детей не получают повторно вакцину в шесть лет. Кроме этого, в ряде случаев по неизвестным причинам введение препарата младшим школьникам не дает должного эффекта. Это приводит к снижению иммунитета к заболеванию и повышению риска заражения. Третья доза вакцины от краснухи не представляет опасности для здоровья детей и взрослых. Она просто способствует дополнительной выработке антител и помогает избежать заражения.
Самая распространенная вакцина для проведения профилактики –комбинированный препарат, дающий иммунитет против кори, краснухи и паротита. Такая тривакцина имеет меньше побочных эффектов и снижает нагрузку на организм. Кроме нее на практике применяются также различные монопрепараты.

Вакцина против краснухи совместима с препаратами против других заболеваний, в число которых входит дифтерия, коклюш, гепатит В, а также полиомиелит и столбняк. Смешивать в одном шприце эти вакцины инструкция по ее применению запрещает, но делать в один день или на следующий день эти прививки можно. Главное, чтобы при одновременной вакцинации различные препараты ставились в разные места, например в плечо и ягодичную мышцу.
Побочные эффекты и противопоказанияКак и при введении в организм человека любого другого препарата, после постановки профилактических инъекций против краснухи возможно развитие побочных реакций. В целом вакцинация против краснухи переносится хорошо, только у 10-15% привитых детей в период с пятого по пятнадцатый день появляются такие симптомы, как повышенная температура тела, ринит, кашель, конъюнктивит.
Иногда появляется аллергическая сыпь на теле, краснеет и припухает место постановки укола. В подростковом возрасте после вакцинации иногда развивается артрит, артралгия, редко полиневрит, которые проходят сами по себе через время.
В число противопоказаний к вакцинации от краснухи входят:
Однако даже после выздоровления и полной нормализации самочувствия проводить вакцинацию необходимо не ранее, чем через 30 дней.
Какие вакцины используются?В настоящее время используются два вида препаратов против кори, паротита и краснухи: «Merck Sharp & Dohme» (ММР II) производства США, и «Приорикс», изготавливаемое в Бельгии. Существует еще одна трехкомпонентная вакцина – «Тримовакс», которую производят во Франции, но применяют ее несколько реже.
Если вдруг окажется, что время делать прививку уже пришло, а трехкомпонентной вакцины в наличии нет, можно провести вакцинацию с помощью двух препаратов: одного против краснухи, а второго против паротита и кори.
Самостоятельно приобретая вакцину в аптеке, нужно позаботиться о правильной транспортировке препарата и его хранении до момента проведения инъекции. Обязательно следует проследить, чтобы к вакцине прилагалась инструкция по ее применению. Перед использованием препарата нужно проконсультироваться с врачом.