









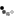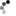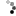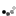 Рейтинг: 4.3/5.0 (1701 проголосовавших)
Рейтинг: 4.3/5.0 (1701 проголосовавших)Категория: Бланки/Образцы

Две полоски на тесте на беременность кардинально меняют привычный и обыденный образ жизни женщины. Ведь узнав о том, что уже скоро она станет мамой, женщина обязана понять всю ту ответственность, не только за себя, но и за то, чтобы будущий малыш родился вовремя и здоровым. И квалифицированное ведение беременности это залог и одно из главных условий для рождения в этот мир здорового малыша.
Зная о растущей жизни внутри нее, женщина обязана встать на учет и сделать выбор в том, где и кто будет наблюдать ее беременность. Если еще недавно ведение беременности вели лишь женские консультации, то сейчас женщина может обратиться в частные медицинские клиники, имеющие лицензию на ведение беременности. В некоторых случаях, беременная женщина выбирает врача по рекомендации уже родивших опытных подруг.
Что выбрать, решать только беременной, учитывая финансовую сторону этого вопроса, свое доверие клинике или тому или иному специалисту и его репутации.
Но, что бы вы не выбрали, ведение беременности, любым из этих методов обязательно включает в себя следующие медицинские процедуры:
· Анализ крови на сифилис и СПИД – 3 раза за беременность
· Биохимия крови – 3 раза
· Клинический анализ крови – 3 раза
· Общий анализ мочи, перед каждой явкой
· Анализ на скрытые инфекции – 1 раз
· Мазок из носа и зева на стафилококк
· Проверка свертываемости крови на сроке 33-35 недель
· Анализ крови на ХГЧ, АФП, Е3
Необходима консультация следующих врачей:
· Окулист – 2,3 раза
· Терапевт – 2 раза
· Стоматолог – 1 раз.
Что обычно делает на явке гинеколог и для чего.
Влагалищный осмотр. или осмотр в гинекологическом кресле, делают не менее 3 раз: при первом осмотре, на 28 неделе беременности, на 36 неделе. При осмотре берется мазок на микрофлору, результаты анализа вносятся в обменную карту. При влагалищном осмотре гинеколог оказывает особое внимание обследованию шейки матки, так как ее размягчение, раскрытие или укорачивание говорит о угрозе преждевременных родов или прерывания беременности. При наличии показаний влагалищный осмотр врач может проводить и чаще.
Артериальное давление измеряется на каждом приеме, показания заносятся в обменную карту для сравнение при следующей явке. Повышенное артериальное давление и излишний набор веса в 3м триместре может говорить о гестозе.
Измерение веса так же делают на каждой явке, результаты так же заносятся в обменную карту беременной. Прибавка в весе больше нормальных рамок (как потеря веса) может говорить о осложнениях в течении беременности.
Окружность живота измеряется на каждом посещении гинеколога, с обязательным занесением в обменную карту. Слишком большие показатели могут говорит о крупном плоде, многоводии, поперечном положении ребенка, а маленькие – о маловодии или задержке развития ребенка.
 ВДМ (высота дна матки) измеряется на каждой явке с 8й недели. Если ВДМ больше нормы на 3 и более см, то это может говорить о многоводии или крупном плоде. Если ВЖМ отстает по высоте для данного срока, то может указывать на задержку развития ребенка или о маловодии.
ВДМ (высота дна матки) измеряется на каждой явке с 8й недели. Если ВДМ больше нормы на 3 и более см, то это может говорить о многоводии или крупном плоде. Если ВЖМ отстает по высоте для данного срока, то может указывать на задержку развития ребенка или о маловодии.
Аускультация (прослушивание сердцебиения ребенка) выполняется на каждой явке с 20-22 недели. Для этого применяют акушерский стетоскоп. Гинеколог прикладывает стетоскоп к животу женщины и слушает сердцебиение ребенка.

Кроме всего вышеперечисленного гинеколог дает направление на анализы, необходимые для следующей явки, направляет на УЗИ и скрининг и консультации к другим необходимым специалистам.
Обязательные анализы во время беременности

Биохимия крови – помогает на ранней стадии выявить нарушения работы внутренних органов и узнать какие витамины и микроэлементы необходимы организму.
Коагулограмма (гемостазиограмма) – проверка свертываемости крови. Помогает выявить риск образования тромбов.
Определение группы крови и резус-фактора. необходимо для выявление резус конфликта, так же эта информация пригодится если будет необходимость в переливании крови.
Реакция Васcермана (RW) – анализ на сифилис. Анализ необходимо проводить 3 раза в течении беременности, при первой явке к гинекологу, на 30 и 36 неделях. Результаты вносятся в обменную карту и имеют большое значение при госпитализации.
Анализ крови на ВИЧ — анализ необходимо проводить 3 раза в течении беременности, при первой явке к гинекологу, на 30 и 36 неделях. Результаты вносятся в обменную карту и имеют большое значение при госпитализации.
Анализ крови на гепатит В и С — проводится однократно при первой явке к гинекологу, результаты вносятся в обменную карту и имеют большое значение при госпитализации.
Анализ крови на сахар. необходим для выявления сахарного диабета, проводится однократно при первой явке к гинекологу
Клинический анализ крови – необходим для выявления анемии (понижение уровня гемоглобина). Проводится не менее 4 раз за беременность.
Общий анализ мочи – выполняется для выявления в моче белка, лейкоцитов, сахара. Присутствие лейкоцитов говорит о воспалительном процессе, белок свидетельствует о повышенном давлении и развитие гестоза, а сахар в моче один из признаков сахарного диабета.
Мазки на флору – для выявления воспалительных процессов. Мазки необходимо сдавать на менее 3х раз в течении беременности. Результаты вносятся в обменную карту и имеют большое значение при госпитализации. Мазок берется из влагалища.
Решение о том, какие анализы и как часто, принимает гинеколог в завистмости от течения беременности.
Обследования во время беременности
УЗИ – выполняется не менее 3-4 раз в течении беременности (как минимум 1 раз в каждом триместре). УЗИ в зависимости от срока определяет внематочную беременность, пол малыша, отклонения в развитии, количество околоплодных вод и т.д.
Допплерометрия. один из видов УЗИ, необходима для исследования кровотока в сосудах эмбриона, артериях матки и пуповине. Допплерометрия, как правило проводится на 21-26 неделе одновременно с УЗИ. Результаты допплерометрии помогают определить гипоксию плода, пороки сердца или гестоз у беременной.
Перинатальный скрининг (тройной тест) это обычный забор крови из вены, но это скорее обследование, чем анализ, так как его необходимо выполнять строго на определенном сроке беременности, он необходим для обнаружения серьезных отклонений в развитии плода. Тройной тест выполняется не 16-18 неделе. В ходе обследования определяется уровень ХГЧ (хорионического гонадотропина человека), АФП (альфа-фетопротеина) и Е3 (свободного эстирола). Отклонения уровня от нормального может быть по разным причинам. Как говорить о многоплодной беременности или о том, что неверно выставлен срок. Так и говорить о серьезных порках развития плода (расщелина позвоночника, синдром Дауна, анэнцефалии – отсутствии мозга). Результат перинатального скрининга не позволяет сделать однозначный вывод о серьезных патология плода, для этого нужно пройти дополнительные обследования.
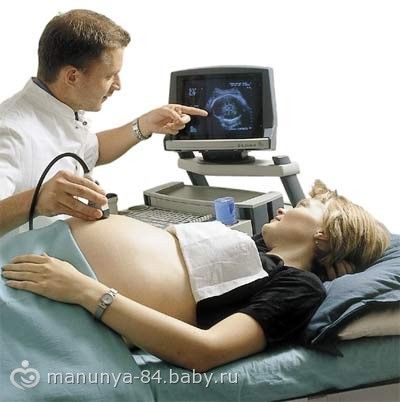
 Кардиотокография (КТГ) – оценка сердцебиения плода, проводят в 3м триместре беременности. При обследовании беременная ложится на спину, а на животе закрепляется ультразвуковой детектор. Сердцебиение плода пишется на бумажную ленту в графическом виде. КТГ длится примерно 40 минут, так как проводится оценка сердцебиения плода в активном состоянии и состоянии покоя.
Кардиотокография (КТГ) – оценка сердцебиения плода, проводят в 3м триместре беременности. При обследовании беременная ложится на спину, а на животе закрепляется ультразвуковой детектор. Сердцебиение плода пишется на бумажную ленту в графическом виде. КТГ длится примерно 40 минут, так как проводится оценка сердцебиения плода в активном состоянии и состоянии покоя.
__________________________________________________ МЕДИЦИНСКАЯ ДОКУМЕНТАЦИЯ
Обменная карта № _______ Дата выдачи ______________
Врач (Ф.И.О.) _____________________________________
ИНДИВИДУАЛЬНАЯ КАРТА № ____
БЕРЕМЕННОЙ И РОДИЛЬНИЦЫ
Паспорт ________________________________________ СНИЛС ____________________________
________________________________________________ Страховой полис ____________________
________________________________________________ Родовой сертификат _________________
________________________________________________ Реакция Вассермана
Группа крови _____________________________________ I. «_____» __________________ 20 ____г.
Резус принадлежность: беременной __________________ II. «_____» __________________ 20____г.
её мужа__________________ III. «_____» __________________ 20____г.
1. Для взятия на учет: __________________________________________________________________
(взята впервые, переведена)
Фамилия, имя, отчество ________________________________________________________________
___________________________________________ Девичья фамилия ____________________________
Дата рождения ____________________________________________ Полных лет __________________
Семейное положение: брак зарегистрирован, не зарегистрирован, одинокая (подчеркнуть) _________
Домашний адрес (место жительства) _______________________________________________________
Место прописки ________________________________________________________________________
Образование: начальное, среднее, высшее (подчеркнуть)
Место работы, телефон __________________________________________________________________
Профессия или должность _____________________ Условия труда (проф. вредности) _____________
Фамилия, возраст, место работы мужа, телефон ______________________________________________
2. Беременность (которая) __________________________ Роды предстоят ______________________
Осложнения данной беременности (дата, диагноз)__________________________________________
Экстрагенитальные заболевания (дата, диагноз) ___________________________________________
3. Исход беременности: аборт, роды в срок, преждевременные ________________________________
Особенности родов ______________________________________________________________________
Ребёнок: живой, мертвый. Масса (вес) __________________ Рост ____________________ см ________
Дата выписки ___________________________________________________________________________
Перенесенные заболевания: в детстве ______________________________________________________________
Наследственные заболевания _____________________________________________________________________
Инф. гепатиты __________________________________________ Туберкулёз _____________________________
Онко-заболевания _______________________________________ Вен. заболевания ________________________
Аллергологический анамнез ______________________________________________________________________
Вредные привычки ______________________________________________________________________________
Менструация с ____ лет, установилась ____, по ____ дн. через ____ дн. ____ регулярные ____ б\болезненные
Последняя менструация с _______________ 20 _______ г. по ______________ 20 ________ г. _______________
Половая жизнь с _______ лет, в браке _________ Контрацепция ________________________________________
Здоровье мужа __________________________________________________________________________________
Гинекологические заболевания ____________________________________________________________________
Первое шевеление плода _________________________________________________________________________
Исход предыдущих беременностей
5. Первое обследование беременной
Рост _________ см. масса (вес) _______ кг. Вес до беременности ______ Особенности телосложения ________
Состояние молочных желез _______________________________________________________________________
Слизистые ___________________________ Лимфоузлы _______________ Ладони и стопы _________________
Сердечно-сосудистая система _____________________________________________________________________
АД: на правой руке ________________________ на левой _______________________ Исходное АД __________
В легких дыхание _________________________________________ хрипы ________________________________
Печень ________________________________________ Почки _____________________ Отеки ______________
Размер таза ____________________________________________________________________________________
Наружное акушерское исследование: матка в ___________ тонусе. ВДМ ___________ см. ОЖ ___________ см.
Положение плода, позиция, вид ___________________________________________________________________
Предлежит __________________________________________ Сердцебиение плода ________________________
Влагалищное исследование: Кольпоскопия
Наружные половые органы ___________________________ _________________________________________
В зеркалах: влагалище _______________________________ _________________________________________
шейка матки ______________________________________ _________________________________________
выделения ________________________________________ _________________________________________
Бимануально: тело матки _____________________________ _________________________________________
Придатки __________________________________________ _________________________________________
таз __________________ мыс _________________________ _________________________________________
Диагноз: беременность ________________________ _недель _________________________________________
Предполагаемый срок родов: _________________________
Подпись врача __________________________
Лист уточненного диагноза Оценка факторов риска
«_____» ______________ 20____г. Роды «____» ______________ 20_____г. Сутки после родов _____________
Температура тела _______________________ АД ______________________ Пульс ________________________
Общее состояние _______________________________________________________________________________
Грудью кормит – да, нет. Докорм, питьё ____________________________________________________________
Молочные железы ______________________________________________________________________________
Живот: мягкий, безболезненный, чувствительный, напряжен, болезненный ______________________________
Матка: плотная, безболезненная, болезненная _______________________________________________________
Выделения: сукровичные, слизистые, слизисто-сукровичные, кровянистые, скудные, умеренные, обильные __
Физиологические отправления ____________________________________________________________________
ДИАГНОЗ: Послеродовый период _________________________________________________________________
РЕКОМЕНДАЦИИ: - по режиму – по питанию – по гигиене – по контрацепции ________________________
«_____» ______________ 20____г. Роды «____» ______________ 20_____г. Сутки после родов ______________
Температура тела _______________________ АД ______________________ Пульс ________________________
Общее состояние _______________________________________________________________________________
Грудью кормит – да, нет. Докорм, питьё ____________________________________________________________
Молочные железы ______________________________________________________________________________
Живот: мягкий, безболезненный, чувствительный, напряжен, болезненный ______________________________
Матка: плотная, безболезненная, болезненная _______________________________________________________
Выделения: сукровичные, слизистые, слизисто-сукровичные, кровянистые, скудные, умеренные, обильные __
Физиологические отправления ____________________________________________________________________
ДИАГНОЗ: Послеродовый период _________________________________________________________________
РЕКОМЕНДАЦИИ: - по режиму – по питанию – по гигиене – по контрацепции _______________________
ПЛАН ВЕДЕНИЯ БЕРЕМЕННОЙ
Профилактика гистоза: обследование (измерение АД и САД = АД сис + 2 АД диас. 3 = N95-100); выявление явного и скрытого отеков (окружность голеностопного сустава, патологическая прибавка массы тела с учетом МРК – повышение ночного диуреза более чем на 150 мл; анализ крови – ЦП, тромбоциты,Hb,Ht; общий белок и альбумин; фибриноген и ПТИ. С 8 недель выявление и лечение состояний претоксикоза, сбалансированное питание, диета, богатая железом и кальцием с ограничением углеводов и соли, режим труда и отдыха. С 14 – 16 недель: фитосборы, нормализующие состояние ЦНС (валериана, пустырник); функцию почек (аочечный сбор, кукурузные рыльца. 20-24 и 30-34 недели: спазмалитики (но-шпа 0,04 г 3 раза в день), мембраностабилизаторы (эссенциале форте по 2 капсуле 3 раза); антиоксиданты (Витамин Е по 1 капсуле 3 раза в день); дезагр. трентал по 1 капсуле 3 раза в день, аспирин 60 мг); ангиопротекторы (флебоде 600 по 1 таблетке 2 раза в день № 30 дней до приема пищи).
Профилактика ФПН, В\У гипоксии плода: 14-16 28-34 недель, полноценное белковое питание, антиагреганты, метаболиты, ангиопротекторы, курс проводить в течение 6-8 недель.
- Антиоксиданты (трентал 200 мг 2 раза в день после еды; курантил 25 мг за час до еды 2 раза в день; аспирин 600 мг в сутки)
- Метаболиты (метионин 0,5 г 3 раз в день, фолиевая кислота 400 мг в день, глутаминовая кислота 0,25 г 2 раза в день, глюкоза 10 % - 200,0 + актовигин 5,0 мл)
- Антагонисты ионов кальция (коринфор по 10 мг 2 раза в день в течение 3 недель или верапамил 80 мг 2 раза в день)
- Сосудорасширяющие средства: эуфелин 0,15 г 2 раза в день (или в свечах)
- Спазмалитики: но-шпа 0,04 г 3 раза в день.
- MgВ6 по 2 таблетки 3 раза в день (снижение тонума и резистенции сосудистой стенки)
План ведения беременности включает минимально необходимый перечень медицинского обследования, позволяет диагностировать возможные отклонения в течении беременности и во-время предпринять соответствующие меры. План ведения беременности составлен на основании Приказа Минздрава России от 12 ноября 2012 года №572Н «Об утверждении Порядка оказания медицинской помощи по профилю «Акушерство и гинекология (за исключением использования вспомогательных репродуктивных технологий)». На усмотрение врача и в зависимости от состояния (самочувствия) беременной женщины, могут быть назначены дополнительные исследования и анализы. Стоимость в каждом конкретном случае рассчитывается индивидуально в соответствии с утвержденным планом.
Договор на ведение беременности не заключается - о преимуществах такого подхода вы можете узнать у наших администраторов.
План ведения беременности 1. Частота наблюдения врачом акушером-гинекологом:- за время беременности - 10 раз.
При выявлении патологии частота посещений врача-акушера возрастает.
2. Осмотр врачами других специальностей:гигиена беременной, режим труда и отдыха, диета, физио-психо-профилактическая подготовка к родам, витаминотерапия, профилактика йоддефицитных состояний, бандаж.
Медицинский Центр "338" желает вам и вашим близким крепкого здоровья! Берегите свое здоровье!

Как только у вас появятся подозрения в том, что беременность наступила, вы наверняка отправитесь на прием в женскую консультацию, ведь какое бы количество полосок ни показывал тест, достоверно подтвердить или опровергнуть предположение может лишь анализ либо УЗИ-исследование. В том случае, если диагностирована беременность, врач составляет индивидуальный план обследования беременной.
Как только у вас появятся подозрения в том, что беременность наступила, вы наверняка отправитесь на прием в женскую консультацию, ведь какое бы количество полосок ни показывал тест, достоверно подтвердить или опровергнуть предположение может лишь анализ либо УЗИ-исследование. В том случае, если диагностирована беременность, врач составляет индивидуальный план обследования беременной.
Как правило, план включает в себя обязательные визиты в женскую консультацию: первую половину беременности каждые 3-4 недели, затем, примерно до 36 недели - раз в две недели, ну а потом уже до самих родов еженедельно. Во время этих визитов доктор обязательно измерит вам давление, попросит встать на весы. Врач задаст вопросы касательно вашего самочувствия, выслушает жалобы, если таковые имеются, даст рекомендации по питанию, образу жизни, назначит лекарства, если это будет необходимо. Если на предыдущем приеме врач давал вам направление на кровь, не забудьте принести с собой результаты исследования.
Собираясь на первый прием к врачу, соберите все данные о своей семье и семье мужа: есть ли генетические болезни в роду, какими болезнями вы и муж болели в детстве, были ли в роду многоплодные беременности, принимаете ли вы какие-либо лекарства, проводились ли операции, есть ли хронические заболевания. Вспомните, когда у вас начались менструации, опишите их частоту и обильность.
Во время первого приема в большинстве случаев вас пригласят на кресло для ручного исследования, также врач возьмет мазок для исследования. Скорее всего это будет единственное исследование на кресле до самых последних недель беременности.
Также в план беременной входят ультразвуковые исследования. Стандартно УЗИ назначают 3 раза, по одному разу в каждом триместре, но могут быть случаи, когда помимо этих трех вам придется пройти дополнительное исследование. Помимо стандартного УЗИ плода и матки, вам могут дать направление на измерение маточно-плацентарного кровотока - доплерометрию, а в третьем триместре беременности также будет назначена кардиотокография (КТГ) плода.
Обязательным элементом плана беременной являются так нелюбимые многими беременными исследования мочи и общие анализы крови. Многие задают вопрос: «зачем это нужно делать так часто?». Поверьте, врач не желает целенаправленно портить вам ожидание малыша: по результатам анализов он делает выводы о том, нормально ли протекает беременность, нет ли отклонений, ведь состав крови беременной изменяется на протяжении всего периода «ожидания», и рассказать он может многое.
Однократно сдается анализ на свертываемость крови и биохимический анализ, а также двойной и тройной тест (на оценку риска генетических отклонений в развитии плода), а также анализ на группу крови и резус-фактор. В зависимости от региона вам также могут взять анализ крови на TORCH-инфекции, на уровень сахара, и гормоны щитовидной железы.
Трижды за беременность вам придется сдать кровь из вены на ВИЧ, RW и гепатиты В и С.
Также вам будет дано направление на осмотр врачей-специалистов, каждый из которых сделает свою пометку в вашей обменной карте. Обход специалистов пройти надо дважды - на раннем сроке и в конце беременности.
Это основные составляющие плана беременной. Дальнейшее направленее наблюдения зависят от вашего здоровья и вашего врача.

Увидев желанные две полосочки на домашнем экспресс тесте для определения беременности, каждая женщина испытывает массу эмоций. Казалось бы, беременность ожидаема, но появляются страх и переживания, ведь теперь будущая мама в ответе не только за свое здоровье, но и за своего малыша, который с первых недель беременности считается полноценным человечком, нуждающимся в ее любви и заботе.
Как правило, почувствовав первые признаки беременности и подтвердив их с помощью домашнего экспресс-теста, женщина обращается в женскую консультацию, где гинекологом и всеми сопутствующими врачами будет проводиться дальнейшее обследование и наблюдение.
Женская консультация представляет собой лечебно-профилактическое учреждение или отделение при больнице амбулаторного типа, которое обслуживается медицинскими сестрами, врачами и акушерками. Обратившись за ведением беременности в женскую консультацию, будущая мама, прежде всего, обязана пройти прием у гинеколога, который, собственно и подтверждает ее диагноз. Вообще, согласно установленным нормам, беременная женщина должна встать на учет в женской консультации до 12 недель, что позволит врачам провести все необходимые обследования и в случае необходимости осуществить правильную диагностику, а значит, вовремя выявить какие-то патологии. Зачастую, узнав о своей беременности, женщины обращаются в женскую консультацию буквально на 3-4 неделе, однако это слишком ранний срок и, как правило, обратившейся будущей маме дается еще 1-2 недели для отдыха.
В каждой женской консультации присутствует план ведения беременности, согласно которому, будущая мама на первом триместре должна посещать гинеколога один раз в месяц. Начиная с 13 и по 27 неделею беременности визиты беременной женщины к врачу должны быть примерно один раз в две недели. А начиная с 36 недели беременности, будущей маме придется посещать гинеколога каждую неделю. Кроме этого, в программе ведения беременности предусмотрены такие обязательные пункты, как биохимический контроль и УЗИ состояния плода, осмотр беременной женщины ведущими специалистами, оформление декретного отпуска и обеспечение психологической помощи во время подготовки к родам. Ведение многоплодной беременности в свою очередь требует более внимательного обследования, ведь зачастую распространенным осложнением в таком случае являются преждевременные роды, многоводие, незрелость плодов или гибель одного из них.
Рекомендуем почитать





Поделиться с друзьями
Вопросы мам КомментарииК этой записи пока нет комментариев.
Мамина кухня
Lauriel. Комментирует запись в блоге ободок 15 ч. 57 мин. назад
Общение в группах



Система антенатального наблюдения в Европе сложилась ещё в начале XX в. Её главной целью было снижение МС — женщина находилась под наблюдением специалиста не только во время родов, а значительно более длительное время, что давало больше возможностей для профилактики различных осложнений беременности. Но эти ожидания оправдались далеко не в полной мере. Оказалось, что антенатальный уход влияет на уровень МС только от одной причины — эклампсии. Многие мероприятия оказались либо неэффективными (рутинная пельвиометрия и др.), либо слишком дорогими (выявление и профилактика анемии, обследование на ИППП). Спорным был и вопрос о необходимом количестве посещений женской консультации в течение беременности.
Исследование, проведенное по инициативе ВОЗ в четырёх странах с различными системами оказания помощи беременным (в том числе на Кубе, система здравоохранения которой очень похожа на российскую) и охватившее более 50 000 женщин, доказало, что для снижения количества осложнений у матери и плода достаточно четырёх посещений женской консультации на протяжении всей беременности.
ПРИНЦИПЫ ДИСПАНСЕРИЗАЦИИ БЕРЕМЕННЫХРанний охват беременных врачебным наблюдением. Женщина должна быть взята на учёт при сроке беременности до 12 нед.
· При первом посещении независимо от срока беременности врач женской консультации обязан ознакомиться с амбулаторной картой (или выпиской из нее) женщины из поликлинической сети для выявления экстрагенитальной патологии, наследственного анамнеза, факторов риска возникновения и развития акушерских и перинатальных осложнений. Это позволит своевременно решить вопросы о целесообразности дальнейшего сохранения беременности, рациональном трудоустройстве, установить степень перинатального риска и при необходимости провести комплекс мероприятий по оздоровлению беременной.
· При взятии беременной на учёт врач заводит «Индивидуальную карту беременной и родильницы» (форма № 111/у), куда заносит паспортные данные, результаты подробно собранного анамнеза, включая семейный анамнез, перенесённые в детстве и зрелом возрасте соматические и гинекологические заболевания, операции, переливания крови, особенности менструальной, половой и генеративной функций, а в дальнейшем при каждом посещении записывают все данные опроса, физикального обследования, лабораторных исследований, назначения.
Своевременное обследование. Эффективность раннего взятия беременной на учёт будет полностью нивелирована, если в минимальные сроки (в течение 12–14 дней) полностью не обследовать беременную. В результате обследования определяют возможность вынашивания беременности и степень перинатального риска, а также вырабатывают план ведения беременности в соответствии с группой риска. Важным является проведение пренатального скрининга.
Регулярность наблюдения беременных. Периодичность посещений и объем обследований, необходимость их выполнения врач акушергинеколог должен обсудить с беременной и получить её согласие.
· При нормально протекающей беременности можно установить следующий график посещений женской консультации (табл. 161):
- после первого осмотра явка через 7–10 дней с анализами, заключением терапевта и других специалистов;
- в дальнейшем до 20 нед — 1 раз в месяц;
- с 20 до 28 нед — 2 раза в месяц;
- с 28 до 40 нед — 1 раз в неделю.
· При выявлении соматической или акушерской патологии частота посещений возрастает.
· При неявке женщины к врачу в течение 2 дней после очередного срока необходимо направить к ней на дом участковую акушерку для патронажа.
· Кроме того, дородовый патронаж дважды осуществляют в обязательном порядке: при взятии на учёт и перед родами.
Таблица 16-1. Возможный график посещений женской консультации во время беременностиЛюбой будущей маме хочется, чтобы ее малыш родился в срок и был здоровым. Раньше приходилось полагаться только на мудрость природы и с тревогой ожидать появления ребенка на свет.
Зато сейчас практически все изменения, происходящие с малышом в утробе, можно отследить при помощи обязательных анализов и исследований, которые назначаются в женской консультации.
Зачем это надо?Как правильно питаться будущей маме, в какие мифы о беременности не стоит верить, и как быстро собраться в роддом. рассказывают специалисты.
Ранние подъемы и сдача анализов натощак, сидение в очередях, ультразвуковые исследования, осмотры и замеры кажутся многим женщинам бесполезными процедурами, отнимающими слишком много времени и сил. Если самочувствие нормальное, некоторые будущие мамы стараются избежать даже плановых исследований .
Но все данные, которые собираются во время беременности, нужны врачу только для одной цели – чтобы ваша беременность прошла хорошо и вы родили здорового ребенка. В том числе и без генетических аномалий.
Воспринимайте ваши походы в женскую консультацию не как суровую необходимость, а как проявление вашей заботы о будущем малыше, которая начинается еще до его рождения. Ведь многие скрытые проблемы с вашим или его здоровьем можно обнаружить только по результатам анализов.
Первый триместрПервый визит в женскую консультацию проходит на 7–8 неделе беременности. Как раз примерно в это время большинство будущих мам узнают, что они беременны.
Врач акушер-гинеколог измерит вес, рост, давление и размер таза. Также вы сможете проконсультироваться с врачом о приеме витаминных и минеральных препаратов. Но уйдете из женской консультации не просто так, а с целым ворохом направлений на анализы и консультации специалистов.
За две недели вам придется сдать:
— Анализ мочи. Собирается утренняя порция мочи натощак. По результатам этого анализа оценивается работа почек и бактериальное «население» мочевого пузыря.
— Мазок из влагалища для микроскопического исследования. Оно покажет, есть ли воспалительные процессы в половых органах, явные и скрытые инфекции.
— Общий анализ крови. Сдается с утра и натощак. Он показывает состав крови и позволяет в динамике отследить его изменение. Например, такой важный фактор, как уровень гемоглобина в крови. Это вещество – единственный транспортировщик кислорода в крови, и от его количества зависит кислородное обеспечение плода.
— Анализ на группу крови и резус-фактор. Даже если эти показатели вытатуированы у вас на предплечье, ведущий вашу беременность врач обязан их проверить. Причем, если резус-фактор у вас отрицательный, на анализ отправится и отец будущего ребенка, чтобы выяснить, не будет ли у вас резус–конфликта (несовместимости по резус-фактору).
— Анализ крови на ВИЧ, гепатит В и С и сифилис. Даже если вы полностью уверены в себе и партнере, стоит отнестись к необходимости еще раз провериться, как к дополнительной гарантии того, что у вас все в порядке.
— Анализ крови на TORCH-инфекции. К ним относят токсоплазму, микоплазму, цитомегаловирус и вирус герпеса. Они могут годами находиться в организме женщины и не причинять ей никаких неудобств, но приводят к порокам развития у будущего ребенка. Если анализ оказывается положительным, врач подбирает женщине специальное лечение.
— Анализ крови на сахар. Беременность создает повышенную нагрузку на все органы женщины. В том числе и на поджелудочную железу. Этот анализ позволяет определить, насколько эффективно она работает и предусмотреть все риски, связанные с опасностью развития диабета во время беременности.
— Анализ крови на свертываемость. или коагулограмма. Это исследование позволяет определить, как сворачивается кровь – есть ли склонность к тромбам или кровотечению.
За эти же две недели необходимо побывать на приеме у терапевта, эндокринолога, офтальмолога и отоларинголога и сделать электрокардиограмму.
Второй визит к врачу ожидается в 10 недель. Вы снова сдаете анализ мочи и готовитесь к тому, что перед каждым визитом к врачу до самых родов станете приходить с характерной баночкой. На этой встрече доктор посмотрит результаты ваших анализов и назначения других специалистов и сделает вывод о состоянии вашего здоровья.
На сроке 12 недель вы должны обязательно пройти так называемый первый скрининг. Он состоит из анализа крови, выявляющего отклонения в развитии ребенка, и ультразвукового исследования (УЗИ), которое по определенным параметрам показывает степень риска генетических аномалий у малыша, например, синдрома Дауна.
Второй триместрС 16 недели врач уже может четко слышать сердцебиение плода при помощи акушерского стетоскопа. На этом сроке вам измерят высоту положения дна матки и объем живота, чтобы определить, правильно ли проходит развитие ребенка. Теперь эти параметры будут измерять при каждом посещении.
В 18 недель проходит второй скрининг. который выявляет риски хромосомных аномалий и врожденных пороков развития плода при помощи исследования уровня определенных белков крови: альфа-фетопротеина и хорионического гонадотропина. Это исследование возможно только в течение месяца – с 16 по 20 неделю.
В остальные периоды уровень этих белков не информативен. Кроме того, на 18 неделе сдается анализ крови на сахар – еще раз проверяется работа поджелудочной железы.
Следующий визит к врачу только через месяц – на 22 неделе беременности. Помимо традиционного осмотра вас ждет обязательное УЗИ, которое покажет, как развиваются органы малыша, плацента, и сколько околоплодных вод содержится в матке.
На этом сроке уже можно определить пол будущего ребенка. Помимо УЗИ, вам делают допплеровское исследование кровотока, матки, плаценты и пуповины, чтобы выяснить, насколько хорошо малыш снабжается кислородом и питательными веществами.
На 26 неделе встреча с врачом, ведущим беременность, не займет много времени – вас ждет только осмотр.
Третий триместрК 30 неделе беременности развернутый анализ крови, который вы делали в самом начале беременности, надо повторить. Его результаты необходимы для заполнения обменной карты – основного документа беременной женщины, без которого она при внезапных родах может попасть только в специализированный роддом.
На этом же сроке определяется положение ребенка в матке, и оформляется долгожданный декретный отпуск .
В 33 недели врач проводит третий скрининг – при помощи ультразвукового исследования определяет особенности развития малыша, выявляет некоторые пороки развития, которые видны только на поздних сроках.
Следующий визит к врачу – на 35 неделе. В это время проводится кардиотокография – исследование сердца ребенка и его двигательной активности. При помощи этого метода врач может определить, насколько хорошо малыш себя чувствует.
С 37 недели. на которой проводится только плановый осмотр, вы будете встречаться с врачом, ведущим вашу беременность, каждую неделю.
На 38 неделе вы дополнительно еще раз сдадите анализ крови на сифилис – в роддом он нужен свежий. А на 39–40 неделе пройдете еще одно ультразвуковое исследование для определения положения ребенка, пуповины и состояния плаценты.
В течение всей беременности врач может назначать дополнительные анализы или отправлять вас на консультацию к другим специалистам – все зависит от особенностей течения беременности.